Discinesia Scapolare: è davvero un problema?
Ecco una guida per il fisioterapista su valutazione e gestione della Discinesia Scapolare.
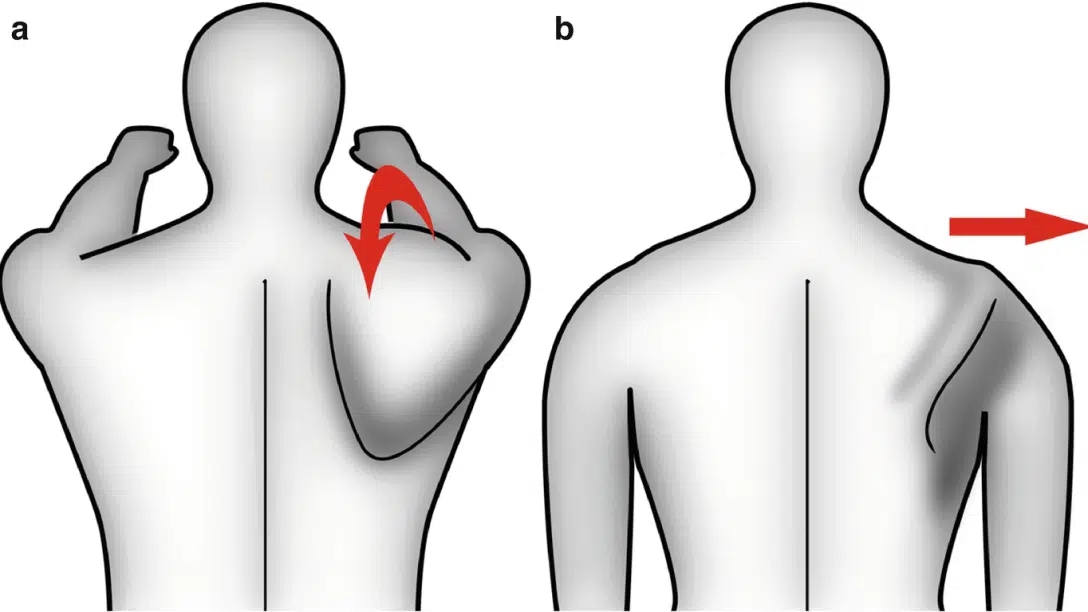
La discinesia scapolare è comunemente intesa come una disfunzione in cui la scapola segue una cinetica impropria durante l’esecuzione di movimenti dell’articolazione-gleno omerale. Nell’arco del tempo, è stata associata a condizioni dolorose di spalla in un’ottica di approccio clinico puramente biomeccanica, si è sostenuto inoltre potesse incidere sull’efficienza del complesso articolare spalla.
Cosa si intende quando si parla di discinesia scapolare?
La discinesia scapolare si definisce come un’alterazione della normale posizione o della dinamica della scapola durante i movimenti dell’articolazione gleno-omerale1.
Difatti, dis (alterazione) cinesia (movimento) si riferisce a una perdita del normale controllo motorio che annovera molteplici cause strutturali, come una frattura di clavicola, una cifosi toracica, un’instabilità articolare relativa all’acromion-claveare o cause neurologiche, quali ad esempio le paralisi del nervo accessorio spinale o toracico lungo. La discinesia scapolo toracica include tra i fattori eziologici anche i tessuti molli, con particolare attenzione alla stiffness del piccolo pettorale e del capo breve del bicipite, che potrebbero accentuare un tilt anteriore e una protrazione, o ancora può essere presente in soggetti che mostrano un GIRD (glenohumeral internal rotation deficit).
In letteratura si è parlato anche di SICK scapular syndrome3, che è l’acronimo di Scapular malposition, Inferior medial border prominence, Coracoid pain and malposition, dysKinesis of scapular movement, come una condizione che potesse causare problematiche di spalla.
Bene! Ora la domanda sorge spontanea: cosa intendiamo quando parliamo di normale posizione della scapola? E che posizione o movimento dovrebbe seguire la scapola in condizioni cosiddette normali?
Per rispondere a queste domande, Kibler et al4 hanno provato a classificare in 4 pattern principali la discinesia:
- Tipo 1 – identificata come una prominenza dell’angolo infero-mediale di scapola con perdita di controllo scapolare su un asse orizzontale parallelo alla spina scapolare;
- Tipo 2 – rappresentata dalla prominenza dell’intero margine mediale della scapola;
- Tipo 3 – situazione in cui il bordo superiore della scapola resta elevato e si associa un’anteriorizzazione;
- Tipo 4 – condizione di simmetria scapolare in cui anche durante i movimenti viene osservata una rotazione simmetrica.
Sulla posizione scapolare a riposo, ad oggi non esiste un consensus che stabilisca una posizione definita “normale”.
Discinesia scapolo-toracica: come la valutiamo clinicamente?
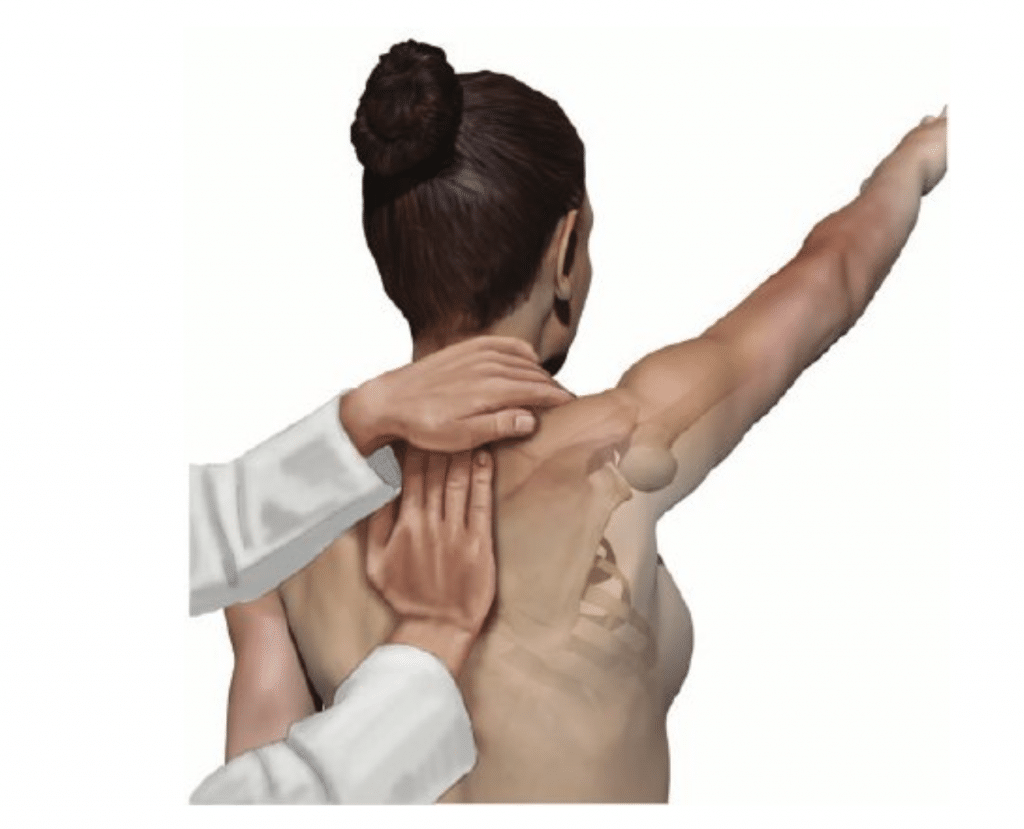
La valutazione clinica può essere basata sulla misurazione su un singolo piano con inclinometro, su alcuni criteri osservazionali o su manovre di modifica manuale come il SAT (scapular assistance test) o attiva come l’SRT (scapular retractionreposition test).
Questi test di valutazione clinica, però, dopo essere stati studiati in termini di precisione e affidabilità inter-esaminatore, sembrano non aver raggiunto dei risultati soddisfacenti. Di conseguenza, ad oggi, il metodo consigliato dal Consensus Meeting in pratica clinica per la valutazione della discinesia scapolo toracica è quello del “Yes or No”, relativo allo Scapular Dyskinesis test (SDTs), in cui si evidenzia o meno la presenza di un’alterazione senza far conto delle classificazioni proposte negli anni precedenti.
Questo metodo rende migliore l’affidabilità inter-esaminatore e probabilmente è anche più funzionale in pratica clinica. Difatti, con l’utilizzo di questa modalità, il professionista interessato dovrà semplicemente capire se risulta presente o meno un’alterazione di movimento o posizione, senza far riferimento a una classificazione specifica in quanto non affidabile clinicamente. Ad oggi, il razionale dei test pare limitarsi al valutare la presenza o meno della stessa discinesia.
Dunque, una volta che sappiamo per certo che è presente una discinesia scapolo-toracica, possiamo correlarla a una condizione di dolore?
Si è fortemente sostenuto durante gli anni che la discinesia potesse essere causa di dolore di spalla. Ad oggi, però, facendo riferimento alle evidenze presenti in letteratura come la revisione sistematica di E. Ratcliffe del 20148, si rimettono in discussione le affermazioni sulla causalità di dolore. Difatti, prendendo in analisi più trials clinici che comprendono soggetti sia sintomatici che asintomatici, lo studio non riesce a riscontare prove sufficienti sulla correlazione tra posizione scapolare e dolore nella sindrome da conflitto subacromiale, poiché anche soggetti asintomatici mostravano alterazioni nel movimento scapolo-omerale.
Questo perché ogni paziente si adatta in ottica multiplanare nel modo più funzionale possibile per se stesso, e l’adattamento sui movimenti scapolari è influenzato da fattori come età, sesso, piano di movimento, fatica e braccio dominante. Infatti, se si pensa ai soggetti con GIRD, come i lanciatori professionisti nel baseball, si può notare come, in realtà, essi non sviluppino per forza dolore, ma come l’alterazione resti un adattamento del distretto spalla ad un task specifico. Inoltre, in uno studio osservazionale su nuotatori senza dolore di spalla, valutando prima e durante l’allenamento il movimento scapolo-toracico, si è osservato come con l’insorgere della fatica fisica, la scapola si adattava in maniera “anormale” durante il movimento pur in assenza di dolore9.
Ad oggi, la letteratura ci dice che la discinesia scapolo-omerale si riscontra in correlazione con molte patologie, ma “ancora non conosciamo la precisa relazione tra patologia e discinesia scapolo-toracica perché, a seconda della patologia, potrebbe essere causa o conseguenza”10. In caso di paralisi del nervo, probabilmente sarà una conseguenza, mentre in caso di problematiche di cuffia dei rotatori o instabilità multidirezionale di spalla può essere sia causa sia conseguenza, ma non è possibile definire una correlazione diretta.
Anche se si pensa al dolore stesso, si sa con certezza che ci si riferisce a “un’esperienza multisensoriale ed emozionale spiacevole associata a danno tissutale, in atto o potenziale, o descritta in termini di danno” (definizione IASP), in una visione sempre più biopsicosociale del paziente. Pertanto, risulta limitante e non idoneo associare il dolore a una sola alterazione di movimento o posizione in mancanza di evidenze.
Dobbiamo correggere la discinesia scapolare?
Molti autori si sono chiesti se avesse senso trattare la discinesia scapolo-toracica. Alcuni studi riportano come in condizioni di spalla dolorosa, lavorando con un programma di esercizio rivolto al controllo motorio scapolare, ne conseguono degli ottimi risultati in termini di dolore ma “non sono apprezzabili differenze nella cinematica scapolare”11. Cosa significa? Al momento, non sono presenti evidenze che dimostrino una capacità di cambiare il posizionamento scapolare o un’alterazione di movimento, restano però evidenti i risultati positivi su outcome come dolore o funzione di un programma di esercizio focalizzato sul controllo motorio scapolare.
È importante sottolineare, inoltre, come clinicamente l’utilizzo dei test mirati a valutare il coinvolgimento del movimento scapolare nella condizione clinica del paziente, ad esempio attraverso una modifica del sintomo, sia una pratica utile che indica la necessità di includere la scapola nel percorso terapeutico!
Conclusione
Stando alle evidenze presenti ad oggi, essere in presenza di discinesia scapolare non è sinonimo di patologia ma può rappresentare un adattamento funzionale. Nella pratica clinica ha senso concentrarsi sulla discinesia scapolo-omerale e programmare esercizi terapeutici rivolti al miglioramento del controllo motorio se dai test risulta essere coinvolta nella sintomatologia dolorosa.
-
- Kibler WB, Ludewig PM, McClure PW, et al. Scapula summit 2009. J Orthop Sports Phys Ther 2009
- Borstad JD, Ludewig PM. The effect of long versus short pectoralis minor resting length on scapular kinematics in healthy individuals. J Orthop Sports Phys Ther 2005
- The disabled throwing shoulder: spectrum of pathology part III: the SICK scapula, scapular dyskinesis, the kinetic chain, and rehabilitation
- Kibler WB, Uhl TL, Maddux JWQ, et al. Qualitative clinical evaluation of scapular 55 dysfunction: a reliability study. J Shoulder Elbow Surg 2002
- Philip McClure et al. A Clinical Method for Identifying Scapular Dyskinesis, Part 1: Reliability. 2009
- Kibler WB, Sciascia AD, Dome DC. Evaluation of apparent and absolute 50 supraspinatus strength in patients with shoulder injury using the scapular retraction test. Am J Sports Med 2006
- Uhl TL, Kibler WB, Gecewich B, et al. Evaluation of clinical assessment methods for scapular dyskinesis. Arthroscopy 2009
- Is There a Relationship Between Subacromial Impingement Syndrome and Scapular Orientation? A Systematic Review. E.Ratcliffe et al. 2014
- Training Induces Scapular Dyskinesis in Pain-Free Competitive Swimmers: A Reliability and Observational Study. Madsen 2011
- Ludewig PM, Reynolds JF. The association of scapular kinematics and 57 glenohumeral joint pathologies. J Orthop Sports Phys Ther. 2009
- Shoulder Function and 3-dimensional Kinematics in People With Shoulder Impingement Syndrome Before and After a 6-week Exercise Program. Philip W McClure et al. Phys Ther.2004 Sep.