Anca a scatto
Ecco una guida per il fisioterapista sulla valutazione e gestione dell'anca a scatto
La Sindrome dell’anca a scatto (snapping hip sindrome – SHS), o coxa – saltans, è un disordine clinico caratterizzato da un “click” udibile o palpabile nella zona dell’anca, frequentemente associato a dolore. Quando la sensazione di scatto diventa dolorosa, la condizione è da considerarsi patologica ma può essere facilmente diagnosticata e trattata se valutata e gestita in modo appropriato.
L’incidenza è tra il 5 ed il 10% della popolazione, ed è la terza patologia dell’anca più comune nelle giovani donne. La prevalenza sembra essere leggermente superiore nelle donne rispetto agli uomini ed i soggetti tipicamente colpiti includono i ballerini di danza classica, i ginnasti, i sollevatori di pesi, i calciatori e i corridori. Ad oggi, il sesso femminile non sembra comunque essere un fattore di rischio statisticamente significativo. Uno studio trasversale su 87 ballerini di danza classica d’elite ha dimostrato che il 91% di questo campione presentava la sindrome dell’anca a scatto, e l’80% con coinvolgimento bilaterale.
Tipologia di paziente
La sindrome dell’anca a scatto si riscontra spesso negli adolescenti in crescita, negli atleti che arrivano a range di movimento estremo dell’anca o nelle persone che hanno aumentato in modo improvviso un’attività fisica. Il paziente tipicamente presenta:
- Click udibile e/o palpabile in sede mediale o laterale dell’anca. Il paziente spesso è in grado di mostrare quando il click avviene e lo riproduce volontariamente. La riproduzione del test volontariamente è uno dei test clinici più sensibili per la diagnosi;
- Dolore localizzato, spesso indicato dal paziente in modo preciso;
- Difficoltà nell’entrata e/o nell’uscita dalla macchina;
- Difficoltà nell’alzarsi da una posizione seduta;
- Difficoltà nel trasporto di carichi pesanti:
- Difficoltà nell’attività sportiva (in tutti gli sport che richiedono ampi movimenti dell’anca, in particolare le rotazioni). Difficoltà nel giocare a golf in caso di ESHS.
Patofisiologia
La patofisiologia è multifattoriale ed è più comunemente dovuta ad un fenomeno di overuse ma può essere causata anche da traumi o interventi chirurgici.
In letteratura si sono sempre classificati due tipi di sindrome dell’anca a scatto:
- “extra-articolare”, che a sua volta, include due varianti:
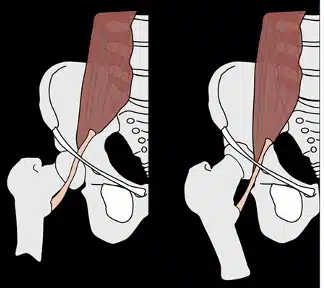
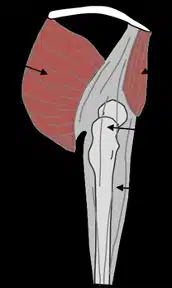
- Interna / mediale (ISHS): il tendine dell’ileopsoas scatta sull’eminenza ileopettinea, oppure sulla testa del femore o sul piccolo trocantere, passando dalla flessione all’estensione. Spesso questa tipologia produce uno schiocco più udibile.
- Esterna / laterale (ESHS): dovuta allo scorrimento della bendelletta ileotibile (ITB) o del tendine del grande gluteo sul grande trocantere, da posteriore ad anteriore, quando l’anca viene portata in flessione a partire dall’estensione.
- “intra-articolare”: da attribuirsi ad un corpo libero, ad una lesione del labbro acetabolare, ad una lesione cartilaginea, ad una lesione muscolare o ad una avulsione; che sono generalmente peggiori di quelle extra-articolare poiché acute, più legate ad un trauma, più dolorose e disabilitanti.
Poiché le recenti tecniche diagnostiche sono migliorate e vi è maggior conoscenza delle patologie intra-articolari, i disturbi intra-articolari dell’anca citati, che causano sintomi meccanici, non sono più inclusi in questo gruppo, ed il termine “anca a scatto intra – articolare” è caduto in disuso. Si riscontra inoltre che il 50% dei pazienti con sindrome dell’anca a scatto extra-articolare interna presenta anche patologie intra-articolari dell’anca.
I fattori di rischio per la sindrome dell’anca a scatto interna sono simili a quelli della sindrome dell’anca a scatto esterna: i tendini si ipertrofizzano aumentando quindi l’attrito quando scivolano l’uno sull’altro o su profili ossei. La sindrome dell’anca a scatto esterna può anche essere dovuta ad una causa iatrogena, soprattutto nei soggetti la cui ITB è stata utilizzata per gli innesti. Anche l’artroplastica totale di anca, è stata specificamente collegata allo sviluppo di sindrome dell’anca a scatto esterna a causa della riduzione dell’angolo di inclinazione femorale (coxa vara). Sono citate in letteratura anche cause anatomiche idiopatiche che portano ad un rigonfiamento del grande trocantere.
Nella Figura 1 si osserva il meccanismo anatomica che facilita lo scatto.
Diagnosi differenziale
Anche se la diagnosi della sindrome dell’anca a scatto è clinica, l’imaging ha un importante ruolo di diagnosi differenziale di altre patologie. Le radiografie in proiezione antero-posteriore della pelvi sono importanti per lo studio anatomico dell’anca: l’antiversione dell’acetabolo, una coxa vara, lo sviluppo di displasia o l’impingement femoro-acetabolare possono infatti contribuire allo scatto del tendine psoas. Non vi è invece nessun reperto radiografico tipico indicativo per la sindrome dell’anca a scatto.
Anche l’ecografia è utile, soprattutto quella dinamica, per documentare il fenomeno dello scatto così come alterazioni patologiche dei tessuti molli, ma la RMN è considerata superiore all’ecografia per la diagnosi.
In sintesi, con il processo di diagnosi differenziale si vanno ad escludere le seguenti patologie:
- Lesioni del labbro acetabolare;
- Borsiti del tendine del grande trocantere o del tendine dell’ileopsoas;
- Necrosi avascolare della testa del femore;
- Tendiniti dell’anca;
- Corpi liberi intra-articolari;
- Sinoviti.
Elementi anamnestici
Il paziente riferirà al colloquio:
- Scatto palpabile e/o udibile dell’anca in una determinata zona anatomica che il paziente individua in modo preciso. Lo scatto dovuto al tendine dell’ileopsoas è tendenzialmente udibile, mentre quello ileotibiale è palpabile e visibile;
- Possibilità di riprodurre lo scatto volontariamente;
- Dolore nella zona dello scatto;
- Sensazione di dislocamento oppure di blocco dell’anca;
- Sintomi che si sviluppano e aumentano nel corso di un lungo periodo di tempo, in genere anche mesi o anni.
Esame obiettivo e valutazione
Un esame fisico approfondito aiuterà a decifrare il tipo di sindrome dell’anca a scatto e aiuterà nelle opzioni di trattamento. E’ opportuno valutare il cammino e la forza muscolare per avere un’idea della stabilità dell’anca e dell’equilibrio muscolare, il range di movimento (ROM) ed effettuare alcuni test per diagnosticare e differenziare il tipo di SHS.
La tabella seguente schematizza i test dell’esame fisico.
| ESHS | ISHS |
| Test di Ober | Thomas Test o Thomas Test modificato |
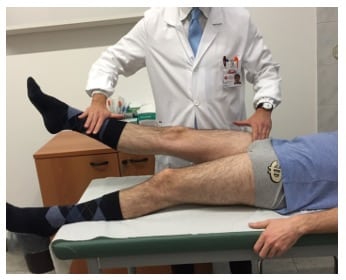
| FABER | Stinchfield test (Figura 2) |
| Hula – Hoop Test Il paziente è in stazione eretta ed effettua una circonduzione e adduzione dell’anca sintomatica. Test positivo per scatto sul grande trocantere. | Ileo – psoas stress test (da FAbER a EadIR) Dalla posizione supina, si effettua un movimento da flessione-abduzione-rotazione esterna a estensione-adduzione-rotazione interna. Test positivo per riproduzione dello scatto anteriore. |
| FABER modificato (Figura 3) |
Trattamento
Nei test dell’esame fisico per la diagnosi della sindrome dell’anca a scatto non è incluso il FADIR test poiché è usato per valutare le patologie intra-articolari. Il FABER test è meno sensibile perché può elicitare sia la SHS che sintomi intra-articolari.
La gestione conservativa è il trattamento di prima scelta per la sindrome dell’anca a scatto sintomatica poiché ha un’alta percentuale di successo con un rischio molto basso. Le opzioni terapeutiche sono molto variabili e di solito il trattamento conservativo tratta il dolore e gli altri sintomi fino a risolvere il problema. Di seguito le possibilità terapeutiche:
Approccio farmacologico e crioterapia
I farmaci antinfiammatori non steroidei (FANS) possono essere assunti per ridurre l’infiammazione causata dalla frizione tra i tendini e le strutture pelviche; l’applicazione di ghiaccio locale è utile per ridurre il dolore.
Se gli altri metodi conservativi non danno risultati, si può ricorrere ad iniezioni di anestetici e corticosteroidi nella borsa o nella guaina tendinea interessata, che forniscono buoni risultati in termini di dolore tra il 36 e il 67% dei casi.
Riposo e cambiamenti nello stile di vita
Nella fase iniziale del trattamento è cruciale il riposo e la sospensione dell’attività fisica ripetitiva, o dell’attività che causa il click sintomatico, per un breve periodo di tempo. Per mantenere la forza muscolare durante il riposo, i pazienti possono impegnarsi in attività che riducano le sollecitazioni e l’uso intenso dell’anca. Esempi pratici sono il cross-training o l’esercizio in acqua.
Educazione
L’educazione e la comunicazione tra il paziente ed il clinico sono fondamentali per aiutare i pazienti ad adattarsi ad un nuovo stile di vita.
Esercizio Terapeutico
L’allenamento neuromuscolare per il controllo eccentrico è utile ed efficace; in particolare ha un importante ruolo il rinforzo eccentrico dei glutei. Si raccomandano anche esercizi di core stability e di stabilizzazione pelvica.
Nell’immagine seguente (Figura 4) sono riportati esempi di esercizi di rinforzo muscolare:

Chirurgia
Il trattamento chirurgico è indicato quando quello conservativo fallisce. Include diverse tecniche artroscopiche di release del tendine interessato. In generale, nel post – operatorio il carico è concesso totale da subito, ma il supporto di canadesi è consigliato per ridurre il dolore durante la deambulazione per il primo mese. La mobilizzazione è consigliata da subito per prevenire aderenze dei tessuti e sono contro-indicati esercizi attivi contro resistenza del tendine interessato per 6 settimane.
Prognosi
Nella maggior parte dei casi la sindrome dell’anca a scatto si risolve con un trattamento conservativo. Nei casi recidivanti l’allungamento chirurgico o la tenotomia del tendine possono fornire un sollievo dei sintomi ma possono avere conseguenze negative sulla debolezza muscolare. Tutti i pazienti sottoposti a chirurgia hanno mostrato una significativa perdita di forza ma sono migliorati in un periodo di tempo che va dalle 6 alle 10 settimane. È stato segnalato un potenziale rischio di instabilità dell’anca dopo l’intervento al tendine dell’ileopsoas poiché è un importante stabilizzatore.
-
- Giai Via A, Fioruzzi A, Randelli F. Diagnosis and Management of Snapping Hip Syndrome: A Comprehensive Review of Literature. Rheumatology. 2017;7(4). doi:10.4172/2161-1149.1000228.
- Walker P, Ellis E, Scofield J, Kongchum T, Sherman WF, Kaye AD. Snapping Hip Syndrome: A Comprehensive Update. Orthop Rev (Pavia). 2021 Jun 22;13(2):25088. doi: 10.52965/001c.25088. PMID: 34745476; PMCID: PMC8567760.
- Andronic O, Rahm S, Fritz B, Singh S, Sutter R, Zingg PO. External snapping hip syndrome is associated with an increased femoral offset. Eur J Orthop Surg Traumatol. 2022 Dec;32(8):1481-1489. doi: 10.1007/s00590-021-03123-9. Epub 2021 Sep 22. PMID: 34550475; PMCID: PMC9587962.
- Yen YM, Lewis CL, Kim YJ. Understanding and Treating the Snapping Hip. Sports Med Arthrosc Rev. 2015 Dec;23(4):194-9. doi: 10.1097/JSA.0000000000000095. PMID: 26524554; PMCID: PMC4961351.
- Sugrañes J, Jackson GR, Warrier AA, Allahabadi S, Chahla J. Snapping Hip Syndrome: Pathoanatomy, Diagnosis, Nonoperative Therapy, and Current Concepts in Operative Management. JBJS Rev. 2023 Jun 8;11(6). doi: 10.2106/JBJS.RVW.23.00005. PMID: 37289915.
- Badowski E. Snapping Hip Syndrome. Orthop Nurs. 2018 Nov/Dec;37(6):357-360. doi: 10.1097/NOR.0000000000000499. PMID: 30451771.
- Via AG, Basile A, Wainer M, Musa C, Padulo J, Mardones R. Endoscopic release of internal snapping hip: a review of literature. Muscles Ligaments Tendons J. 2016 Dec 21;6(3):372-377. doi: 10.11138/mltj/2016.6.3.372. PMID: 28066743; PMCID: PMC5193528.
- Kjeldsen T, Reimer LU, Drejer SM, Hvid LG, Mechlenburg I, Dalgas U. Is progressive resistance training feasible in patients with symptomatic external snapping hip? Physiother Theory Pract. 2022 May;38(5):704-716. doi: 10.1080/09593985.2020.1790070. Epub 2020 Jul 9. PMID: 32643987.
- Musick SR, Varacallo MA. Snapping Hip Syndrome. 2023 Aug 4. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan–. PMID: 28846235.