Lesione SLAP: Diagnosi e trattamento
La Lesione SLAP è una condizione patologica che affligge la spalla. Vediamo in questo articolo come avviene valutazione, diagnosi e…
La SLAP lesion, o lesione SLAP della spalla, è una lesione traumatica da evento acuto o da overuse, che si sviluppa nel cercine glenoideo, in corrispondenza dell’inserzione del capo lungo del bicipite. Il termine SLAP, coniato da Snyder nel 19901, è una sigla che descrive la regione anatomica della lesione, ossia “Superior Labrum Anterior to Posterior”.
Cos’è una lesione SLAP?
Le lesioni SLAP sono state osservate la prima volta in uno studio artroscopico di Andrews del 19852 su un campione di lanciatori di baseball e di atleti overhead con dolore alla spalla dominante, ipotizzando così che vi fosse una relazione tra la biomeccanica del gesto del lancio e le lesioni del complesso labbro-bicipitale.
La sede anatomica della lesione SLAP è una regione situata nella porzione superiore del labbro glenoideo, nella quale la lacerazione inizia posteriormente e si ingrandisce anteriormente verso l’ancora bicipitale. Il labbro glenoideo è una struttura fibro-cartilaginea che circonda il perimetro della glenoide per aumentarne la superficie e consentire un aumento della stabilità articolare. Su questa struttura si inseriscono i legamenti gleno-omerali e il tendine del capo lungo del bicipite (CBL).
Se dividessimo il labbro glenoideo come un quadrante di un orologio, considerando le ore 12 come superiore, le 3 come anteriore, le 6 come inferiore e le 9 come posteriore, nella popolazione generale, il CBL si situa tra le ore 11 e le ore 13.
Generalmente il labbro glenoideo ha una forma rotonda o leggermente triangolare, per cui se alla risonanza appare irregolare o sfrangiata può essere il segno di degenerazione o talvolta di alterazioni anatomiche scambiate per tali.
Le alterazioni anatomiche più frequenti, sono il “Buford Complex”, caratterizzato dall’assenza di copertura del labbro nella regione antero-superiore della glenoide, e il “solco sublabrale”, che è riscontrabile all’inserzione del CBL e si distingue della lesione SLAP vera e propria per le dimensioni inferiori ai 2 mm con margini ben definiti. Queste varianti, per quanto spesso asintomatiche e misconosciute, sono spesso legate a un rischio aumentato di lesioni SLAP4.
A seconda dell’estensione della lesione e della stabilità dell’ancora bicipitale, sono state individuate 4 differenti tipologie di lesioni SLAP della spalla1.
- SLAP lesion di tipo I : il labbro superiore appare degenerato ma privo di lesioni. Le strutture circostanti sono intatte.
- SLAP lesion di tipo II: al quadro descritto precedentemente si aggiunge un iniziale distacco dell’inserzione del CBL dalla glenoide, che lo fa risultare instabile perché attaccato solo attraverso il labbro
- SLAP lesion di tipo III: si presenta con una lesione a manico di secchio della porzione superiore e centrale del labbro. Le aree periferiche rimangono intatte e non vi sono ancora lesioni del CBL.
- SLAP lesion di tipo IV: il quadro descritto nella lesione di tipo III è aggravato dalla fissurazione delle fibre del CBL stesso.
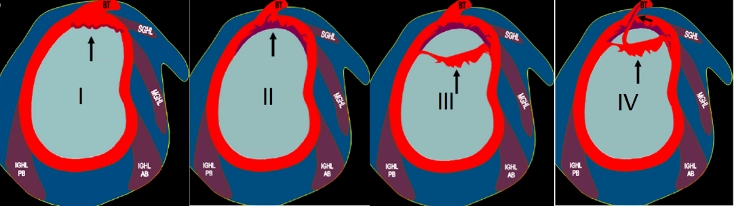
Alla suddivisione iniziale sono state aggiunte da Maffet e collaboratori5 altre 3 progressioni della lesione SLAP, che aggiungono, nelle SLAP lesion di tipo V, una lesione Bankart antero-inferiore, nella SLAP lesion di tipo VI, una lacerazione del lembo con distacco a manico di secchio( in progressione della lesione di tipo III ) e nella lesion di tipo VII un danno che, al quadro clinico del tipo IV, aggiunge un danneggiamento del legamento gleno-omerale medio.
Lesione SLAP: cause
La lesione SLAP può essere definita sia come una conseguenza di episodi di overuse, sia come una conseguenza di eventi traumatici. Storia di cadute con arto iperesteso e addotto, cadute anteriori con braccio flesso o di un dolore improvviso durante la trazione del braccio a causa di un oggetto pesante, sono i meccanismi traumatici acuti che portano ad una lesione di tipo SLAP. Se invece il paziente in carico è un atleta overhead, come un lanciatore o un nuotatore (detta anche spalla del nuotatore), può insorgere una lesione SLAP per il susseguirsi di forse in compressione e torsione sul CBL durante il movimento di caricamento e rilascio del gesto tecnico sportivo6. In particolare i lanciatori sembrano essere più predisposti all’insorgenza di lesioni SLAP per meccanismi di alterazione strutturale della spalla ai gesti di late-cocking e accelerazione. Una delle alterazioni che costituisce un fattore di rischio, è il GIRD, ossia il Deficit di Rotazione Interna Gleno-omerale, causato da una rigidità della capsula posteriore, la quale causa una traslazione postero-superiore della testa omerale, aumentando il conflitto dell’ancora bicipitale.
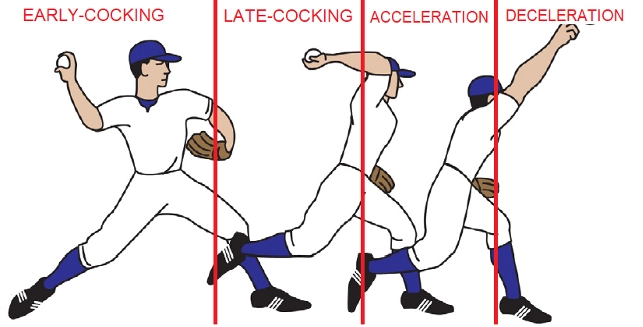
Quando la spalla del lanciatore assume una posizione di abduzione e rotazione esterna nella late cocking phase, il CBL assume un’angolazione più verticalizzata e posteriore e trasmette una forza torsionale nel labbro postero superiore. Se il labbro superiore non è ben ancorato alla glenoide, questa forza torsionale causa una rotazione mediale dell’angolo della glenoide e uno shift mediale del CBL sul tubercolo sovraglenoideo. Il meccanismo appena descritto, nominato peel-back mechanism è un fenomeno molto comune alla base delle lesioni SLAP7.
Lesione SLAP: Esame obiettivo
Anamnesi
Uno dei momenti più importanti della Valutazione di un paziente con lesione SLAP della spalla è l’anamnesi. È necessario indagare a fondo l’insorgenza del dolore, se sia iniziato dopo un trauma da trazione o da caduta o se sia insorto gradualmente. È necessario chiedere al paziente se faccia uno sport overhead, ed eventualmente che ruolo ricopre, oppure se svolga un lavoro dove sposta grandi carichi sopra il livello del capo. Nel caso in cui sia un atleta, è importante indagare se abbia avuto episodi di “dead arm syndrome” ossia un dolore trafittivo che sopraggiunge a tra la “late cocking phase” e l’”early acceleration” e impedisce all’atleta di eseguire la prestazione, o di eseguirla con l’efficacia precedente6. Talvolta la lesione SLAP può essere scambiata per instabilità e il paziente può riportare apprensione.
Segni e sintomi
La lesione SLAP è spasso associata a un dolore vago che può essere identificato nella rima articolare posterosuperiore e i sintomi, esacerbati dal meccanismo del lancio, possono includere, blocchi scrosci articolari e cedimenti. All’osservazione si può riscontrare una scapola anteposta e intraruotata, porre attenzione alla cifosi dorsale e ad eventuali dismetrie. Si possono notare scrosci articolari a fine corsa, particolarmente in rotazione esterna. L’atleta potrebbe presentare un GIRD, ossia un deficit di intrarotazione anche di -20° a discapito di un’extrarotazione maggior della norma fino a +13°8. Il dolore potrebbe essere evocabile con movimenti contro resistenza. Alla palpazione vi potrebbe essere dolorabilità nel solco intertubercolare. In alcuni casi il paziente manifesterà sensazione di instabilità di spalla.
Test di Valutazione
È importante valutare la mobilità passiva in tutti i piani, particolarmente le rotazioni interna ed esterna a braccia abdotto a 90°, valutando sia il braccio dominante che il non dominante. Registro a quanto si spinge il ROM totale in rotazione. Valuto l’adduzione orizzontale a 90° fissando la scapola, con lo scopo di testare la presenza di rigidità nelle strutture capsulari posteriori o eventuale dolore.
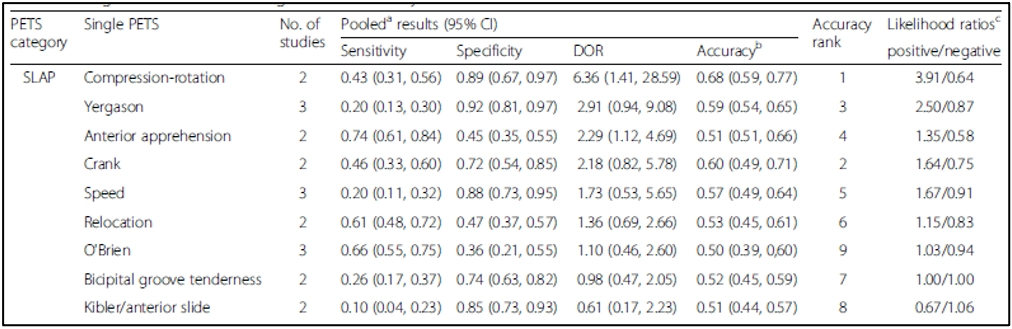
Nonostante vi siano numerosi test ortopedici descritti in letteratura nessuno ha una Validità e un’Affidabilità tali da essere raccomandati. Tuttavia ne descriviamo, per conoscenza, i principali con i relativi valori psicometrici9.
In letteratura emerge la possibilità di accorpare più test insieme per aumentare la sensibilità del cluster di test, anche se facilmente i test risulteranno positivi con un’elevata irritabilità della spalla.
Esami strumentali
Tra i vari esami strumentali l’artroscopia, nonostante le innovative tecniche di imaging rimane il gold standard per la diagnosi di SLAP lesion, anche se è una tecnica proibitiva10.
Vengono utilizzate anche la risonanza magnetica e la risonanza magnetica artrografica con mezzo di contrasto. L’affidabilità di questi reperti ad immagini aumenta se associata alla positività di test di carico del bicipite e alla storia clinica del paziente11.
Lesione SLAP: Trattamento conservativo
Le lesioni del labbro sono frequenti negli atleti, per cui il trattamento conservativo è spesso indicato, particolarmente nelle lesioni SLAP di tipo I. Se la lesione è di origine traumatica o se la sintomatologia è elevata con impotenza funzionale importante, si procede per la strada chirurgica. Nelle SLAP lesion di insorgenza non acuta, come accade nelle spalle di lanciatori o atleti overhead il primo approccio deve essere quello conservativo12. Il trattamento riabilitativo, sulla base della sintomatologia del paziente, può essere strutturato su quattro fasi7.
Fase 1: Il primo approccio con il disturbo del paziente prevede una fase di protezione e di gestione dell’eventuale infiammazione. Viene ridotto il carico sui tessuti e svolto un training neuromuscolare volto all’attivazione delle strutture. Attivazione controllata della muscolatura scapolare e della cuffia dei rotatori. Va posta attenzione al recupero del ROM precedente all’esacerbazione dei sintomi.
Fase 2: Quando la sintomatologia algica è sotto controllo si può procedere verso la fase due. In questa fase si procede recuperando il deficit di intrarotazione (GIRD) e il conseguente accorciamento della capsula posteriore. Cercare di non aumentare l’allungamento della capsula anteriore. Lo Sleeper-Stretch e il cross-body stretch sono due esempi di stretching della capsula posteriore. Si procede inoltre con il rinforzo e il training neuromuscolare, rinforzando le strutture trovate deficitarie nella valutazione dell’esame obiettivo. Per migliorare l’outcome è importante sviluppare la progressione di esercizi tenendo conto del carico di quest’ultimi sul CBL12. Ai test isocinetici la forza in rotazione esterna a 90° deve essere il 65% della forza in rotazione interna.
Fase 3: si procede in questa fase quando sono presenti minime alterazioni di mobilità, buon controllo neuromuscolare della cuffia e dei muscoli scapolari e la negatività ai test evocativi e di apprensione. Vengono inseriti in questo momento esercizi pliometrici e adattamento alla fase di lancio. Evitare l’overtraining.
Fase 4: Questa è una fase volta al Return To Play, con le caratteristiche di forza e velocità del lancio pre lesionali. Se in 3 mesi di riabilitazione non vi sono miglioramenti o se in 6 non ritorna all’attività pre lesionale il paziente è un possibile candidato alla chirurgia.
Lesione SLAP: Trattamento chirurgico
Il trattamento chirurgico è indicato quando la lesione è acuta e quando l’impotenza funzionale è elevata. Le tipologie di trattamento chirurgico variano a seconda della lesione e possono essere riassunte velocemente in questa tabella.

Il paziente dovrà tenere un tutore per 4 settimane di giorno e notte, con graduale svezzamento alla 4° settimana. Nella prima fase, che si prolunga per 6 settimane, porre una particolare attenzione alla protezione dell’attivazione isolata del bicipite e all’extrarotazione. Il trattamento fisioterapico si sviluppa su 24 settimane.
Conclusione
Per il riconoscimento di una lesione SLAP è indispensabile chiedere al paziente se ha avuto infortuni acuti o se è spesso sottoposto a stimoli stressori overhead o in posizione ABER, in quanto queste due condizioni predispongono un quadro clinico usurante per l’inserzione del Capo Lungo del Bicipite. Considerare le alterazioni anatomiche come il deficit di intrarotazione a 90°e le alterazioni di movimento individuate in valutazione, permettono di avere un outcome migliore nella gestione di queste problematiche.
Bibliografia
-
- Snyder, S. J., Karzel, R. P., Del Pizzo, W., Ferkel, R. D. & Friedman, M. J. SLAP lesions of the shoulder. Arthrosc. J. Arthrosc. Relat. Surg. Off. Publ. Arthrosc. Assoc. N. Am. Int. Arthrosc. Assoc. 6, 274–279 (1990).
- Andrews, J. R., Carson, W. G. & McLeod, W. D. Glenoid labrum tears related to the long head of the biceps. Am. J. Sports Med. 13, 337–341 (1985).
- Chang, D., Mohana-Borges, A., Borso, M. & Chung, C. B. SLAP lesions: anatomy, clinical presentation, MR imaging diagnosis and characterization. Eur. J. Radiol. 68, 72–87 (2008).
- Kanatli, U., Ozturk, B. Y. & Bolukbasi, S. Anatomical variations of the anterosuperior labrum: Prevalence and association with type II superior labrum anterior-posterior (SLAP) lesions. J. Shoulder Elbow Surg. 19, 1199–1203 (2010).
- Maffet, M. W., Gartsman, G. M. & Moseley, B. Superior labrum-biceps tendon complex lesions of the shoulder. Am. J. Sports Med. 23, 93–98 (1995).
- Burkhart, S. S., Morgan, C. D. & Kibler, W. B. The disabled throwing shoulder: spectrum of pathology Part I: pathoanatomy and biomechanics. Arthrosc. J. Arthrosc. Relat. Surg. Off. Publ. Arthrosc. Assoc. N. Am. Int. Arthrosc. Assoc. 19, 404–420 (2003).
- Braun, S., Kokmeyer, D. & Millett, P. J. Shoulder injuries in the throwing athlete. J. Bone Joint Surg. Am. 91, 966–978 (2009).
- Challoumas, D., Stavrou, A. & Dimitrakakis, G. The volleyball athlete’s shoulder: biomechanical adaptations and injury associations. Sports Biomech. 16, 220–237 (2017).
- Gismervik, S. Ø., Drogset, J. O., Granviken, F., Rø, M. & Leivseth, G. Physical examination tests of the shoulder: a systematic review and meta-analysis of diagnostic test performance. BMC Musculoskelet. Disord. 18, 41 (2017).
- Virk, M. S. & Arciero, R. A. Superior labrum anterior to posterior tears and glenohumeral instability. Instr. Course Lect. 62, 501–514 (2013).
- Boutin, R. D. & Marder, R. A. MR Imaging of SLAP Lesions. Open Orthop. J. 12, 314–323 (2018).
- Cools, A. et al. Rehabilitation Exercises for Athletes with Biceps Pathology and Slap Lesions: A Continuum of Exercises with Increasing Load on the Biceps. Br. J. Sports Med. 48, 580–580 (2014).