Test di Jobe: è davvero utile?
Indice dell’articolo: Come si esegue il test di Jobe?Per cosa viene utilizzato il test di Jobe?Il test di Jobe è…
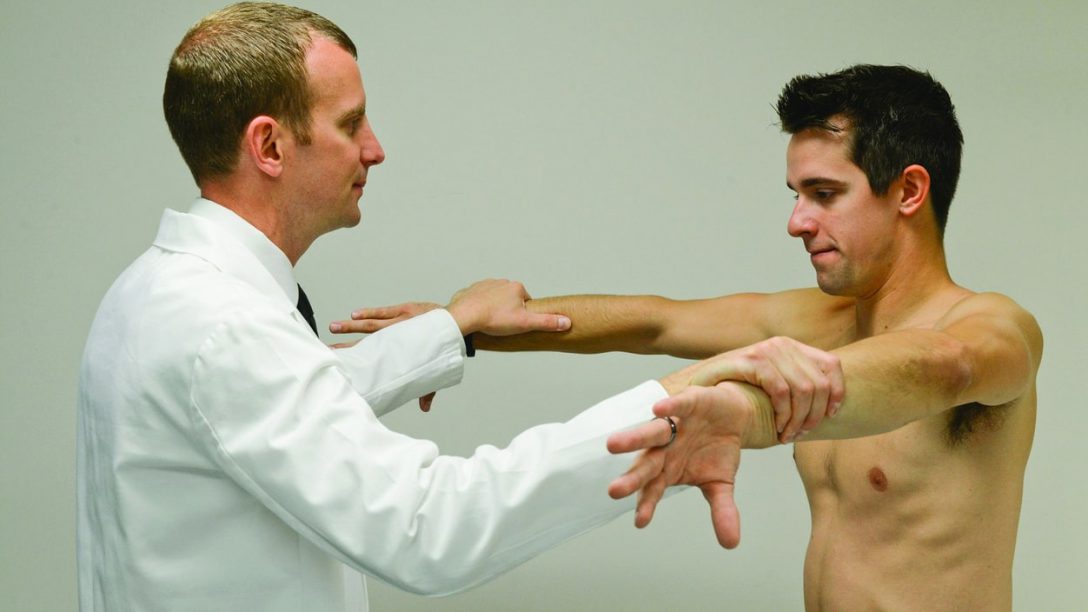
Il test di Jobe è un test clinico di spalla, presentato nel 1982 dall’ortopedico Frank James Jobe, indicato per la diagnosi di lesioni del muscolo sovraspinato1.
Il sovraspinato è uno dei muscoli della cuffia dei rotatori, le cui disfunzioni si ritiene comunemente possano essere responsabili del 65-70% delle problematiche di spalla2 e le cui lesioni possano essere conseguenza di una condizione di impingement3. L’ipotesi patofisiologia relativa allo sviluppo di “sindrome da conflitto subacromiale” assume che diverse strutture articolari entrino in conflitto meccanico tra loro6; parallelamente, la teoria alla base dei test diagnostici è che questi vadano a stressare i tessuti coinvolti in tale conflitto e, di conseguenza, nel meccanismo di generazione del dolore7. Tali test ortopedici di spalla sono stati distinti in due tipi: quelli che valutano la cuffia dei rotatori e quelli per l’impingement8,9. I primi indagano la presenza di lesioni tendinee, mentre gli altri sono stati proposti per individuare una condizione di conflitto subacromiale8,9.
Come si esegue il test di Jobe?
Nel test di Jobe, il paziente eleva l’arto superiore sino a 90° di abduzione sul piano scapolare, lo porta in massima intrarotazione e mantiene tale posizione resistendo alla forza impressa dal clinico in direzione cranio-caudale1. La contrazione isometrica richiesta attiva in modo isolato il muscolo sovraspinato1. Il test, noto anche come empty-can test, deve sempre essere svolto per entrambe le spalle, in modo unilaterale o bilaterale (si valutano le due braccia contemporaneamente), così da poter confrontare i due lati e rilevare eventuali deficit di forza. Questo, infatti, è il criterio di positività che ha rilevanza clinica, a differenza dell’outcome provocazione di dolore10,11, come sostenuto precedentemente da altri autori7,12.
Per cosa viene utilizzato il test di Jobe?
Lo spettro di sindromi da impingement subacromiale include lesioni alle strutture dello spazio sottoacromiale, tra cui tendinopatie e lesioni dei tendini della cuffia dei rotatori11. Il test di Jobe dovrebbe valutare, come detto, il muscolo sovraspinato, il cui tendine è il più frequentemente coinvolto nelle lesioni della cuffia dei rotatori, a causa della sua compressione nello spazio subacromiale11. Sembrerebbe, quindi, che il segno di Jobe permetta di identificare quei soggetti con dolore di spalla dovuto ad impingement7,11. Infatti, quando una manovra che riduce lo spazio subacromiale – o che attiva la cuffia dei rotatori in una posizione in cui lo spazio è ridotto – provoca dolore, indica la presenza di un processo patologico a livello delle strutture subacromiali7.
Tale considerazione, tuttavia, è in contrasto con quanto sostenuto dalla maggior parte delle evidenze relativamente al criterio di positività del test. È stato, infatti, dimostrato come il test di Jobe sia più accurato nell’individuare una lesione del muscolo sovraspinato quando si considera come outcome la debolezza, piuttosto che la riproduzione di dolore (lo stesso vale per gli altri test per la cuffia dei rotatori)8,13. Nello specifico, il deficit di forza rilevato alla manovra potrebbe essere indicativo di lesione a tutto spessore del tendine del muscolo sovraspinato8,10,13.
Nonostante alcuni autori ritengano che il segno di Jobe permetta di identificare un conflitto sottoacromiale7,11, la maggior parte dei loro colleghi, tra cui l’ideatore del test1, sostiene che la manovra sia deputata all’individuare una lesione del tendine del muscolo sovraspinato1,8,10,13, senza portare ad altre conclusioni diagnostiche. Non è detto, infatti, che lesioni o tendinopatie dei muscoli della cuffia siano indicatori specifici di impingement, ed, allo stesso modo, il conflitto sottoacromiale non è l’unica causa di disturbi alla cuffia dei rotatori9. La stretta, diretta ed univoca relazione “impingement subacromiale – patologia di cuffia dei rotatori” viene meno.
Il test di Jobe è davvero utile?
Se ormai è appurato che il criterio di positività del segno di Jobe è la debolezza muscolare, è anche vero che la manovra può comportare insorgenza o incremento di dolore. La presenza di tale sintomo riduce la forza muscolare14, influendo, quindi, sull’esito del test13. Oltre a questo bias che porta a rilevare deficit di forza anche in assenza di lesioni alla cuffia dei rotatori15, sembra che nella empty-can position (omero ruotato internamente) vi sia un reclutamento anche dei muscoli infraspinato e deltoide16, mentre la posizione migliore per isolare il sovraspinato è la full-can position (omero ruotato esternamente)17. Questi due elementi possono ridurre l’accuratezza e l’affidabilità del test di Jobe nel valutare la forza del muscolo sovraspinato13,17.
Sembra, dunque, che la base anatomica su cui si fonda il segno di Jobe non sia corretta16, così come vi sono prove limitate relativamente al costrutto anatomico su cui si basano gli altri test clinici di spalla18. L’utilizzo dei test per identificare l’impingement subacromiale, poi, non è stato pienamente validato8. Probabilmente risulta difficile farlo perché manca chiarezza riguardo il conflitto sottoacromiale: quali strutture sono coinvolte, e come. Secondo Neer l’impingement è dato dal contatto della grande tuberosità dell’omero contro il bordo anteriore dell’acromion ed il legamento coraco-acromiale, durante il movimento di elevazione19. Il test che ha preso il suo nome riproduce tale gesto ed è positivo per comparsa di dolore5. Un’altra modalità proposta per individuare il conflitto sottoacromiale è il test di Hawkins, che si realizza portando il braccio del paziente a 90° di flessione anteriore e poi in rotazione interna di spalla20. Questo poiché secondo l’ideatore del test tale posizione porta la grande tuberosità dell’omero ancora più inferiormente al legamento coraco-acromiale, riproducendo il dolore da impingement20. Yocum, invece, ipotizza che la grande tuberosità dell’omero urti contro il legamento coraco-acromiale, elicitando i sintomi familiari al paziente in caso di conflitto, quando a quest’ultimo viene chiesto di portare la mano dell’arto da valutare sulla spalla opposta e di spingere il gomito verso l’alto21.
In disaccordo, Roberts e colleghi sostengono che durante l’elevazione il contatto acromiale sia interno, contro la testa dell’omero, e vada così a comprimere le strutture subacromiali22. Edelson et al., invece, ritengono che l’elevazione sul piano scapolare non comporti contatto tra acromion e cuffia dei rotatori, e che il test di Hawkins crei conflitto interno tra la piccola tuberosità dell’omero e la parte antero-superiore della cavità glenoidea23. Infine, poiché il test di Yocum comporta un’adduzione del braccio, andando a comprimere l’articolazione acromion-claveare, potrebbe risultare positivo anche in presenza di un problema a questo livello, fornendo falsi positivi relativamente alla diagnosi di impingement subacromiale24.
Conclusione
L’accuratezza dei test ortopedici di spalla è valutata da studi di bassa qualità, i cui risultati, quindi, non sono attendibili25. Il livello di affidabilità non si è dimostrato accettabile per alcuno di tali test26. Le ipotesi anatomiche alla base dei test clinici di spalla sono provate essere non valide, perciò altrettanto non validi saranno la diagnosi ed il conseguente trattamento, che dipendono dal risultato della manovra18. Inoltre, la riabilitazione non può essere guidata da un’etichetta diagnostica qual è “impingement subacromiale”27, la quale include una vasta gamma di patologie, dalle borsiti alle lesioni massive di cuffia28. Parimenti, la diagnosi funzionale ed il trattamento fisioterapico non possono basarsi esclusivamente sui risultati di una bioimmagine o di un’artroscopia (considerati i gold-standard con cui confrontare i test), poiché spesso questi ritrovati non correlano con la presentazione clinica29,30, criterio principe che dovrebbe guidare il programma riabilitativo.
Tutti questi elementi hanno portato alcuni autori – e dovrebbero indurre i clinici – a ritenere opportuno e necessario individuare metodi alternativi per classificare i disturbi di spalla26, e dare all’anamnesi il ruolo determinante che le spetta nel processo diagnostico31.
-
- Jobe FW, Moynes DR. Delineation of diagnostic criteria and a rehabilitation program for rotator cuff injuries. Am J Sports Med. 1982;10(6):336-339. doi:10.1177/036354658201000602
- Shanahan EM, Sladek R. Shoulder pain at the workplace. Best Pract Res Clin Rheumatol. 2011;25(1):59-68. doi:10.1016/j.berh.2011.01.008
- Windt DAWM Van Der, Koes BW, Jong BA De, Bouter LM. Shoulder disorders in general practice : incidence , patient characteristics , and management. Ann Rheum Dis. 1995;54:959-964.
- Luime JJ, Koes BW, Hendriksen IJM, et al. Prevalence and incidence of shoulder pain in the general population; a systematic review. Scand J Rheumatol. 2004;33(2):73-81. doi:10.1080/03009740310004667
- Neer CS. Impingement lesions. Clin Orthop Relat Res. 1983;173:70-77.
- Garving C, Jakob S, Bauer I, Nadjar R, Brunner UH. Impingement syndrome of the shoulder. Dtsch Arztebl Int. 2017;114(45):765-776. doi:10.3238/arztebl.2017.0765
- Johansson K, Ivarson S. Intra- and interexaminer reliability of four manual shoulder maneuvers used to identify subacromial pain. Man Ther. 2009;14(2):231-239. doi:10.1016/j.math.2008.03.003
- Beaudreuil J, Nizard R, Thomas T, et al. Contribution of clinical tests to the diagnosis of rotator cuff disease: A systematic literature review. Jt Bone Spine. 2009;76(1):15-19. doi:10.1016/j.jbspin.2008.04.015
- Beaudreuil J. Reply to the letter by Silva about the review entitled “Contri- bution ofclinical tests to the diagnosis ofrotator cuffdisease: A systematic literature review.” Jt Bone Spine. 2009;76(5):577. doi:10.1016/j.jbspin.2009.05.010
- Lasbleiz S, Quintero N, Ea K, et al. Diagnostic value of clinical tests for degenerative rotator cuff disease in medical practice. Ann Phys Rehabil Med. 2014;57(4):228-243. doi:10.1016/j.rehab.2014.04.001
- Michener LA, Walsworth MK, Doukas WC, Murphy KP. Reliability and Diagnostic Accuracy of 5 Physical Examination Tests and Combination of Tests for Subacromial Impingement. Arch Phys Med Rehabil. 2009;90(11):1898-1903. doi:10.1016/j.apmr.2009.05.015
- Leroux JL, Thomas E, Bonnel F, Blotman F. Diagnostic value of clinical tests for shoulder impingement syndrome. Rev Rhum Engl Ed. 1995;62:423-428.
- Itoi E, Kido T, Sano A, Urayama M, Sato K. Which is more useful the “full can test” or the “empty can test,” in detecting the torn supraspinatus tendon? Am J Sports Med. 1999;27(1):65-68. doi:10.1177/03635465990270011901
- Itoi E, Minagawa H, Sato T, Sato K, Tabata S. Isokinetic strength after tears of the supraspinatus tendon. J Bone Jt Surg – Ser B. 1997;79(1):77-82. doi:10.1302/0301-620X.79B1.6860
- Hertel R, Ballmer FT, Lombert SM, Gerber C. Lag signs in the diagnosis of rotator cuff rupture. J Shoulder Elbow Surg. 1996;5(4):307-313. doi:10.1016/S1058-2746(96)80058-9
- Rowlands LK, Wertsch JJ, Primack SJ, Spreitzer AM, Roberts MM. Kinesiology of the empty can test. Am J Phys Med Rehabil. 1995;74:302-304.
- Kelly BT, Kadrmas WR, Speer KP. The manual muscle examination for rotator cuff strength: An electromyographic investigation. Am J Sports Med. 1996;24(5):581-588. doi:10.1177/036354659602400504
- Green R, Shanley K, Taylor NF, Perrott M. The anatomical basis for clinical tests assessing musculoskeletal function of the shoulder. Phys Ther Rev. 2008;13(1):17-24.
- Neer CS. Anterior acromioplasty for the chronic impingement syndrome in the shoulder. J Bone Jt Surg. 1972;54:41-50.
- Hawkins RJ, Kennedy JC. Impingement syndrome in athletes. Am J Sports Med. 1980;8(3):151-158.
- Yocum LA. Assessing the shoulder. History, physical examination, differential diagnosis, and special tests used. Clin Sport Med. 1983;2:281-289.
- Roberts CS, Davila JN, Hushek SG, Tillett ED, Corrigan TM. Magnetic resonance imaging analysis of the subacromial space in the impingement sign positions. J Shoulder Elb Surg. 2002;11(6):595-599. doi:10.1067/mse.2002.127095.
- Edelson G, Teitz C. Internal impingement in the shoulder. J Shoulder Elb Surg. 2000;9(4):308-315. doi:10.1067/mse.2000.105449.
- Ferenczi A, Ostertag A, Lasbleiz S, et al. Reproducibility of sub-acromial impingement tests, including a new clinical manoeuver. Ann Phys Rehabil Med. 2018;61(3):151-155. doi:10.1016/j.rehab.2018.01.005.
- Maas ET, Juch JNS, Ostelo RWJG, et al. Systematic review of patient history and physical examination to diagnose chronic low back pain originating from the facet joints. Eur J Pain (United Kingdom). 2017;21(3):403-414. doi:10.1002/ejp.963.
- May S, Chance-Larsen K, Littlewood C, Lomas D, Saad M. Reliability of physical examination tests used in the assessment of patients with shoulder problems: A systematic review. Physiotherapy. 2010;96(3):179-190. doi:10.1016/j.physio.2009.12.002
- Dorrestijn O, Stevens M, Winters JC, van der Meer K, Diercks RL. Conservative or surgical treatment for subacromial impingement syndrome? A systematic review. J Shoulder Elb Surg. 2009;18(4):652-660. doi:10.1016/j.jse.2009.01.010.
- Harrison AK, Flatow EL. Subacromial impingement syndrome. J Am Acad Orthop Surg. 2011;19(11):701-708.
- Chang EY, Moses DA, Babb JS, Schweitzer ME. Shoulder impingement: Objective 3D shape analysis of acromial morphologic features. Radiology. 2006;239(2):497-505. doi:10.1148/radiol.2392050324.
- Mayerhoefer ME, Breitenseher MJ, Wurnig C, Roposch A. Shoulder impingement: Relationship of clinical symptoms and imaging criteria. Clin J Sport Med. 2009;19(2):83-89. doi:10.1097/JSM.0b013e318198e2e3.
- Hegedus EJ, Goode AP, Cook CE, et al. Which physical examination tests provide clinicians with the most value when examining the shoulder? Update of a systematic review with meta-analysis of individual tests. Br J Sports Med. 2012;46(14):964-978. doi:10.1136/bjsports-2012-091066.