Lesioni meniscali
Ecco una guida per il fisioterapista su valutazione e trattamento delle lesioni meniscali.
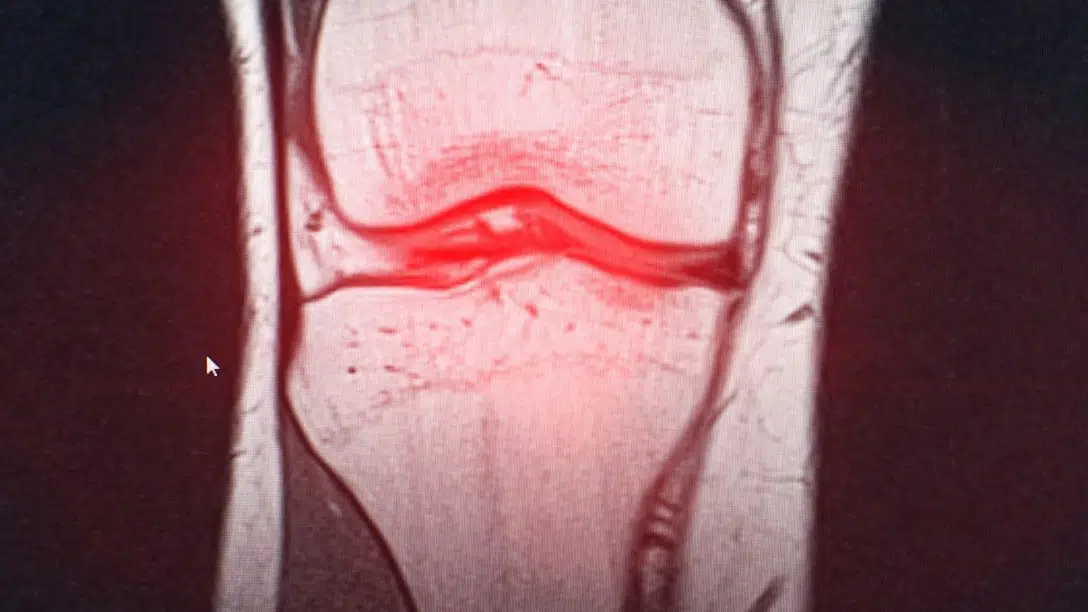
Le lesioni meniscali rappresentano circa il 20-30% degli infortuni al ginocchio nei giovani sportivi, ma sono anche presenti nel 60% delle persone con più di 50 anni in maniera del tutto asintomatica1. Nel primo caso, esse sono dovute a traumi causati dallo sport e richiedono spesso un intervento conservativo o chirurgico; nel secondo caso si tratta invece di lesioni degenerative che, con l’avanzare dell’età, possono essere considerate come un naturale processo di invecchiamento.
Lesioni meniscali: tipi e meccanismi di lesione
Le lesioni meniscali traumatiche sono molto più frequenti nella popolazione giovane e sportiva, e sono spesso causate da traumi in torsione del ginocchio flesso e in carico. In questo caso, le lesioni sono solitamente “a manico di secchio”, con rottura verticale o obliqua. Le lesioni degenerative, causate da un’usura del menisco (meniscosi), tendono ad essere invece di tipo orizzontale2.
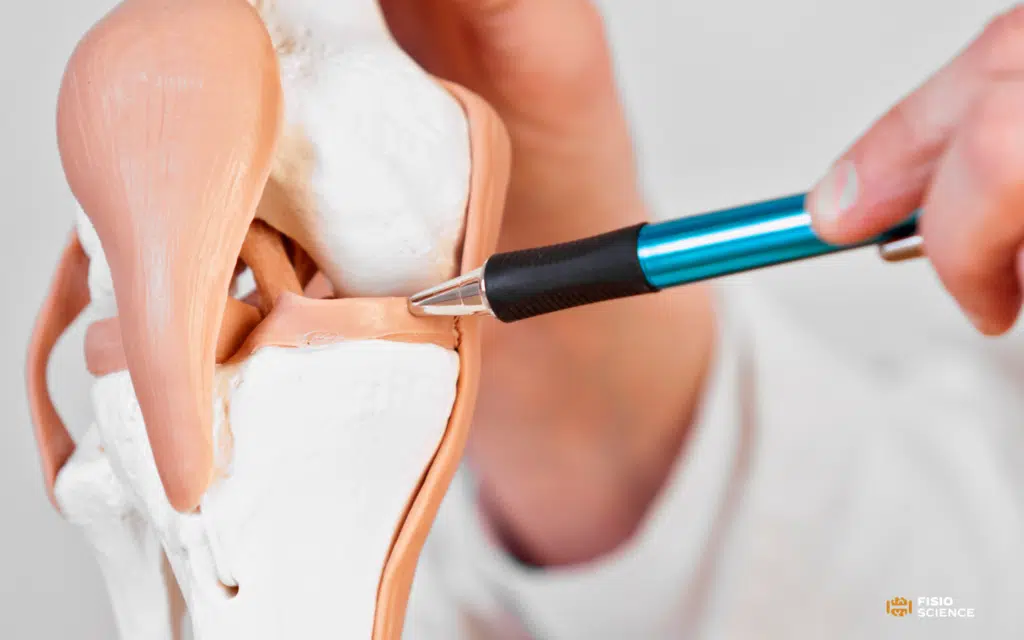
Sebbene nel secondo caso si tratti di lesioni quasi sempre del tutto asintomatiche, nel primo caso, ovvero nelle lesioni causate da un trauma, i sintomi possono essere severi e invalidanti e costringere i giovani sportivi e gli atleti di élite a un lungo periodo di assenza dai campi di gioco. Tra i sintomi più comuni vi sono dolore, sensazioni di clicking e catching, edema e deficit del Range Of Motion (ROM) del ginocchio sia attivo che passivo. La scelta del trattamento rappresenta tutt’ora un argomento di dibattito nella letteratura scientifica.
Lesioni meniscali: fattori di rischio
Per quanto riguarda i fattori di rischio, essi risultano ancora poco chiari e rappresentano un argomento necessitante di ulteriori approfondimenti dal punto di vista scientifico.
Evidenze di bassa qualità (low quality) elencano come fattori di rischio il sovrappeso, il sesso maschile, il tipo di sport (attività che prevedono movimenti di pivoting e sport da contatto), ipermobilità articolare generalizzata e tipo di attività occupazionale (intese come attività lavorative che prevedono movimenti di squatting, kneeling, o scale frequenti).
Per i pazienti e gli atleti sottoposti a intervento di ricostruzione del legamento crociato anteriore (ACL-r) vi sono invece molti dubbi per quanto riguarda una probabile correlazione tra il tempo trascorso dalla lesione all’intervento e una successiva patologia a carico dei menischi. Infine, non ci sono prove sufficienti per considerare la corsa come un fattore di rischio per le lesioni meniscali3.
Test diagnostici per le lesioni meniscali: quanto sono affidabili?
La letteratura scientifica oggi presente non fornisce ancora abbastanza studi di qualità per poter stabilire un cluster di test affidabile e valido per valutare la presenza o meno di lesione meniscale. I test utilizzati oggi mostrano un alto rischio di errore, e gli esami di imaging non sono sempre affidabili e raccomandabili. Per questo motivo, per definire una diagnosi di lesione meniscale bisogna ricorrere a una combinazione di test, storia clinica, sintomi, valutazione fisica e imaging (solo se necessario).
Nonostante sappiamo che le lesioni traumatiche (solitamente longitudinali o verticali) sono più comuni nei giovani sportivi e le lesioni degenerative (di solito orizzontali) nei pazienti di mezza età e anziani (considerate spesso come i primi segni di osteoartrosi), non vi sono ancora precisi consensi per quanto riguarda la diagnosi e la definizione esatta di lesione meniscale degenerativa e traumatica.
Nell’esame clinico, i test più utilizzati oggi sono:
- Joint Line Tenderness mediale;
- Joint Line Tenderness laterale;
- Thessaly a 20°;
- McMurray;
- Apley.
Un recente studio della Danish Society of Sports Physical Therapy (DSSF) ha analizzato i valori psicometrici e l’affidabilità dei vari test anche in combinazione, ed è emerso che:
- il Joint Line Tenderness mediale e laterale sono dei buoni test per escludere le lesioni meniscali nei pazienti under 60 (Low to Moderate-quality evidence);
- il Joint Line Tenderness laterale può essere utilizzato tra gli strumenti di diagnosi per lesione meniscale laterale, ma dato che può risultare positivo anche in presenza di altre patologie come l’osteoartrosi, bisogna sempre combinarlo alla storia clinica e ai sintomi del paziente;
- la combinazione di Thessaly a 20° di flessione, McMurray e Apley è utile per escludere una lesione nei pazienti under 60 (Low-quality evidence)3.
Per quanto riguarda la raccolta di informazioni nell’anamnesi, sappiamo che un improvviso o graduale dolore accompagnato da sensazioni di locking, catching, clicking, giving away, da edemi ripetuti e dolore nella zona della rima mediale o laterale sono sì dei sintomi associati a lesione meniscale, ma possono anche essere presenti in patologie come l’osteoartrosi.
La storia clinica e la valutazione funzionale sono di vitale importanza per orientare una diagnosi precisa. Se i sintomi sono molto acuti, per una maggiore accuratezza, sarebbe bene ripetere la valutazione due settimane dopo la prima3.
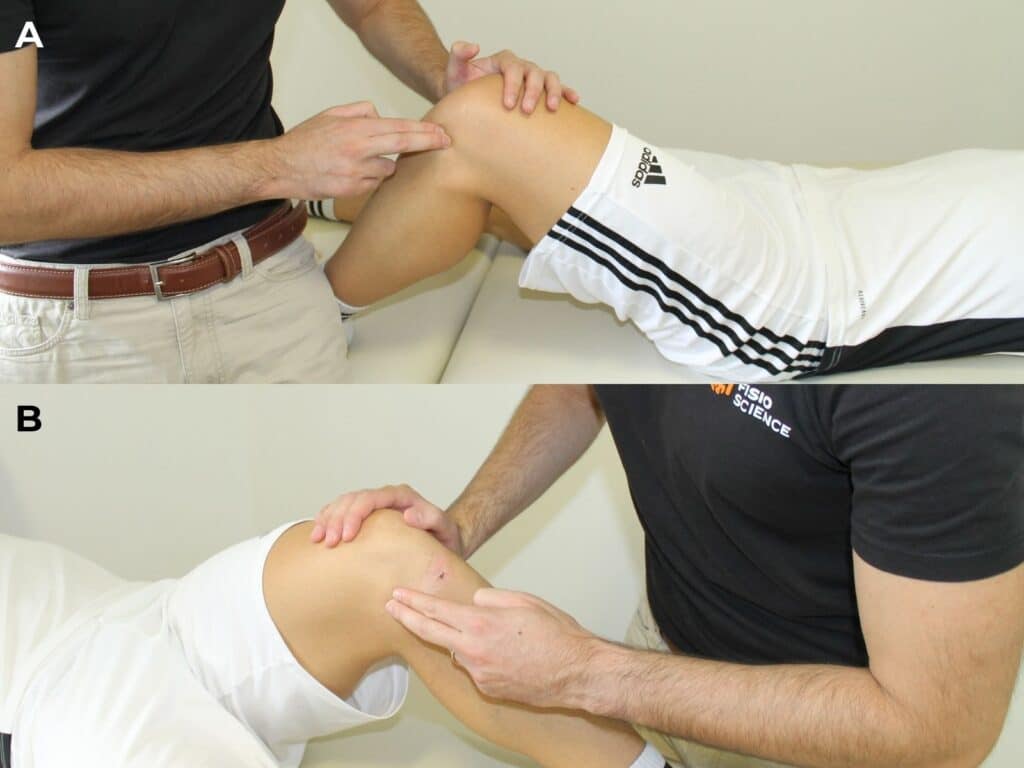
Lesioni meniscali: tecniche di imaging
Per quanto riguarda le tecniche di imaging, l’ecografia, la Risonanza Magnetica (RM) e l’RX sotto-carico non dovrebbero essere sovrautilizzate. Bisognerebbe fare affidamento a esse soltanto nel momento in cui si sospetti una patologia grave o nel caso in cui il trattamento conservativo abbia fallito.
L’ecografia è un esame utile ma presenta il limite di non permettere una valutazione dell’intero menisco o la presenza di altre patologie intra-articolari. La RM e l’RX sono in realtà poco raccomandate. Come già detto in precedenza, una lesione meniscale alla RM è presente nel 60% dei pazienti asintomatici e può rappresentare un semplice inizio di osteoartrosi. Come ben sappiamo, per fare diagnosi di osteoartrosi l’RX non è fondamentale3.
L’artroscopia rappresenta ovviamente il gold standard per valutare la presenza e il tipo di lesione meniscale, ma è anche ovvio che questa non può essere utilizzata come uno strumento di diagnosi.
Lesioni meniscali: trattamenti a confronto
Lo Statement Paper della Danish Society of Sports Physical Therapy (DSSF) ha anche confrontato gli studi presenti sino ad oggi riguardanti il confronto tra trattamento chirurgico e trattamento conservativo (basato su esercizi di rinforzo, stabilità, recupero del ROM e delle funzioni deficitarie) nelle lesioni traumatiche e degenerative dei menischi.
Dagli studi selezionati è emerso che nelle lesioni degenerative l’esercizio migliora il dolore e la funzione in maniera simile all’intervento chirurgico, mentre ha ovviamente un effetto maggiore sulla forza. La fisioterapia dovrebbe essere considerata il trattamento di prima scelta nei pazienti di mezza età (over 40) con lesione degenerativa. Nonostante questo, circa il 60-70% di essi viene trattato chirurgicamente3. Nel 2014, negli USA, ci sono stati 516.800 interventi di meniscectomia parziale, mentre il costo annuale stimato nel 2006 è stato di 4 bilioni di dollari4.
Per quanto riguarda i pazienti più giovani (under 40) con lesione traumatica, le evidenze sono ancora carenti. La scelta tra trattamento conservativo e chirurgico resta dunque un argomento di forte dibattito (vedi il caso Pogba del settembre 2022).
Date le evidenze oggi presenti, in tutti i casi sarebbe opportuno proporre come trattamento di prima scelta l’esercizio mirato al recupero della forza e dei deficit. Discorso a parte per le lesioni a manico di secchio o con frammento libero che causano blocchi articolari del ginocchio e per le quali sarebbe bene optare per il trattamento chirurgico.
Nel confronto tra intervento chirurgico e conservativo delle lesioni degenerative sono stati analizzati i risultati riguardanti dolore, funzione, forza e performance, che riportiamo in tabella 1.
| Dolore | Funzione | Forza muscolare | Performance | |
| “Esercizio” vs “Intervento chirurgico” | Nessuna differenza | Nessuna differenza | Effetti moderati a favore dell’esercizio | Nessuna differenza |
| “Esercizio” vs “Intervento chirurgico + esercizio” | Poca differenza | Nessuna differenza | Non analizzato | Non analizzato |
Per quanto riguarda i trattamenti passivi, vi sono prove di bassa qualità su un probabile effetto del LLLT (Low Level Laser Therapy) su dolore e funzione, se confrontato con il placebo. Tuttavia, date le scarse evidenze, questi trattamenti non dovrebbero essere presi in considerazione3.
In uno studio condotto in 9 ospedali olandesi sono stati selezionati 321 pazienti con età tra 45 e 70 anni e con lesione meniscale non ostruttiva (no locking). Sono stati inoltre esclusi i pazienti con osteoartrosi severa, knee instability e Body Mass Index > 35. I pazienti sono stati suddivisi in due gruppi: 159 sono stati sottoposti ad Arthroscopic Partial Meniscectomy (APM) e 162 al protocollo riabilitativo (PT). Il PT protocol consisteva in 16 sessioni da 30 minuti in 8 settimane totali, nelle quali sono stati fatti esercizi di rinforzo a catena cinetica chiusa, esercizi di coordinazione-equilibrio e attività cardiovascolare. Come misure di Outcome sono state utilizzate l’IKDC5 e la scala VAS6 sul ginocchio in carico.
I pazienti sono stati seguiti per 24 mesi, e 289 di essi hanno completato il trail. 47 partecipanti del PT group si sono sottoposti a APM nei successivi 24 mesi, mentre 8 pazienti del gruppo APM hanno infine rifiutato l’intervento. Il margine di non-inferiorità per la scala IKDC era stato fissato a 8.8 punti. I risultati sono riportati in tabella 2.
| IKDC | VAS | Salute generale | Livello di attività | Progressione osteoartrosi | |
| APM | +26.2 (44.8-71.5) | Da 61.1mm a 19.6 mm (MD 39.2mm, IC95% 33.8-44.6) | da 37.6 a 51.1 (MD, 13.1 IC95% 11.6-14.6) | da 2.6 a 2.9 (MD, 0.34 IC95% 0.00-0.69) | da 1.3 punti a 1.6 (MD, 0.37 IC95% 0.25-0.49) |
| PT protocol | +20.5 (46.5-67.7) | Da 59.3mm a 25.5mm (MD 32.5, IC95% 26.7-38.3) | da 37.9 a 48.7 (MD, 10.5 IC95% 8.9-12.1) | da 2.5 a 3.0 (MD, 0.38 IC95% 0.08-.68) | da 1.3 a 1.5 (MD, 0.18 IC95% 0.04-0.31) |
| Conclusioni | Nessuna differenza statisticamente significativa |
Per quanto riguarda gli eventi avversi, se ne sono verificati 18 nel gruppo APM e 12 nel gruppo PT. Ci sono stati 3 interventi di revisione nel gruppo APM e 1 nel PT, e 6 ulteriori visite per dolore al ginocchio nell’APM group contro le 2 del PT group7.
In una revisione sistematica con meta-analisi del 2016, i risultati registrati sugli outcome sono stati superiori nel gruppo APM nel follow–up a 6 mesi, ma non si è notata nessuna differenza nei follow-up a 12 e 24 mesi8.
Tempi di recupero e Return To Sport
Proviamo adesso a esaminare i dati presenti in letteratura riguardanti il tempo e il tasso di ritorno allo sport (RTS) dopo un intervento al menisco, mettendo a confronto i tipi di intervento e i tipi di lesione.
L’incidenza generale delle lesioni meniscali che richiedono un intervento chirurgico è di 60-70 su 100.000 persone, e circa un terzo di questi è correlato allo sport9. In particolare, sembrano essere interessati maggiormente gli atleti che praticano sport da contatto consistenti in movimenti di pivoting, come il calcio e il football americano10.
L’obiettivo della chirurgia è quello di rimuovere la zona lesa o non funzionale del menisco tramite meniscectomia (rimozione parziale o totale) o riparazione meniscale (sutura)11. Sebbene gli atleti vogliano rientrare in campo al più presto possibile (considerati i costi, la carriera e la pressione dello staff), i tempi di recupero per il RTS dopo intervento al menisco sono ancora poco chiari12.
Come abbiamo già visto in precedenza, esistono vari tipi di lesione (longitudinale, orizzontale, radiale, a manico di secchio ecc.) e vari tipi di intervento chirurgico. I più utilizzati e analizzati sono la meniscectomia, la sutura meniscale e la Meniscal Allograft Transplantation (MAT). Il RTS varia soprattutto a seconda del tipo di intervento chirurgico al quale si è ricorso.
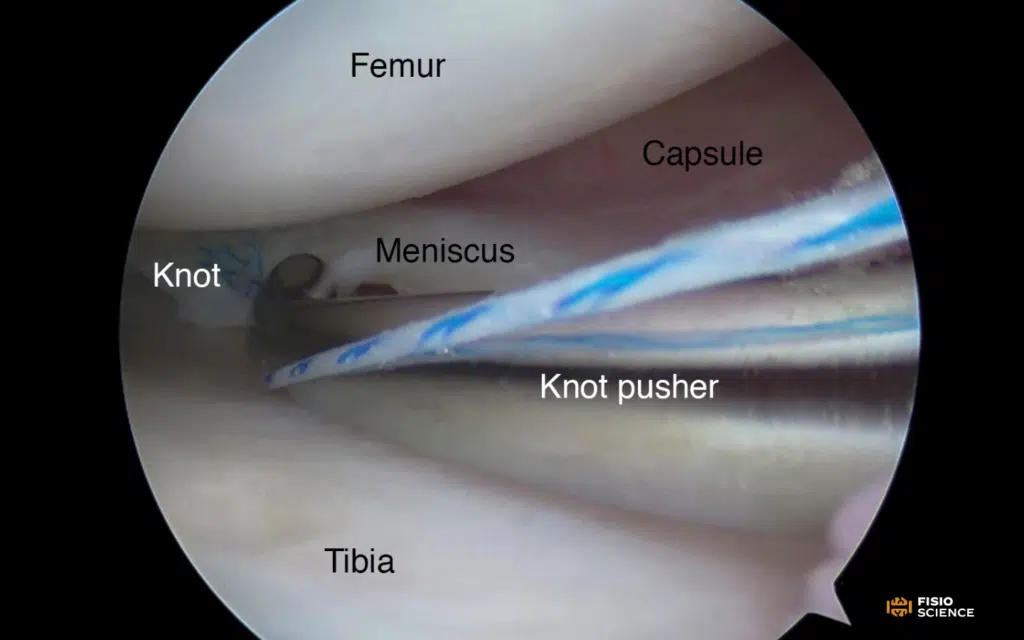
La MAT è utilizzata soprattutto come procedura di salvataggio nei pazienti con alto rischio di progressione di osteoartrosi, un profilo osservato soprattutto negli atleti che, per un RTS più veloce, si sottopongono a meniscectomie durante la stagione sportiva13. Anche se, alcuni studi hanno riportato un miglioramento della qualità della vita e delle attività quotidiane nei pazienti sottoposti a questa tecnica appartenenti alla popolazione più adulta e meno attiva14.
Secondo uno studio del 2014, il Return To Sport dopo meniscectomia parziale si aggira attorno alle 7-9 settimane15. In particolare, ci vogliono 7 (5-18) settimane dopo meniscectomia parziale laterale, e 5 (3-6) settimane dopo meniscectomia parziale mediale (p<0.01). Il 69% degli LM group (Lateral Meniscectomy) e l’8% degli MM group (Medial Meniscectomy) ha avuto eventi avversi nelle fasi iniziali come versamenti persistenti e joint line tenderness. Il 7% degli LM si è sottoposto a susseguente artroscopia16.
In un altro studio del 2013, il gruppo sottoposto a MM è rientrato in campo dopo 79 (63-95) giorni, mentre il gruppo sottoposto a LM dopo 61 (50-73) giorni (p=0.017). Dopo il RTS, il 22% dei pazienti con MM e il 53% dei pazienti con LM ha avuto dolore e versamenti, il 7.5% dei LM si è sottoposto a susseguente artroscopia12.
Osti at al hanno riportato invece un tempo più lungo per il RTS negli atleti con associata lesione cartilaginea alla lesione meniscale (78 vs 45 gg). Nello stesso studio è stata inoltre osservata la differenza nei tempi di recupero per il RTS tra i diversi tipi di lesione (p > 0.001):
- lesione longitudinale 38 gg;
- lesione radiale 42 gg;
- lesione orizzontale 55 gg;
- complex type tears 49 gg17.
Nello studio condotto da Aune et al, negli atleti d’élite il tempo registrato per il RTS dopo intervento al menisco è stato di circa 54 (37-30) giorni, mentre negli sportivi non professionisti di 88 (69-107) giorni (p<0.001)15.
Dopo una MAT, la percentuale di atleti tornati allo sport si aggira attorno al 67-85,7%. La maggior parte di essi torna a praticare sport ai livelli pre-infortunio, mentre il 33% a un livello minore18.
In linea generale, la maggior parte degli atleti ritorna allo sport in circa 7-9 settimane dopo meniscectomia parziale. Dopo sutura meniscale, l’81-89.9% ritorna allo sport in 5,6 mesi, mentre in concomitanza di ACLR (ricostruzione del Legamento Crociato Anteriore) il tempo si dilata a 8.23-11.8 mesi. Dopo MAT, il 67-85.7% ritorna allo sport in 7.6-16.5 mesi, indifferentemente che sia una lateral o una medial MAT19.
Nonostante i dati sopra elencati, c’è un fattore importante di cui tener conto e del quale non se ne tiene abbastanza nella letteratura pubblicata sino ad oggi. Il ritorno allo sport (RTS) è definito come il periodo post intervento chirurgico prima del quale un atleta sia abbastanza in forma da gareggiare con altri atleti allo stesso livello in competizioni ufficiali. Nonostante ciò, un atleta potrebbe non essere in grado di ritornare allo sport a causa di fattori psicologici, sebbene soddisfi tutti gli altri criteri; ciò suggerisce che vi possano anche essere differenze nello stato psicologico dei pazienti che ritornano allo sport rispetto a quelli che non lo fanno20.
In effetti, è noto che molti atleti che presentano ottimi criteri su dolore, stabilità, forza e ROM non ritornano comunque agli stessi livelli pre-infortunio21.
Molti degli articoli pubblicati sino ad oggi non affrontano questo aspetto e non propongono precisi criteri per valutare il livello di RTS. Alcuni atleti rientrano a praticare la propria attività nonostante non soddisfino i criteri di forza, stabilità e funzione ai quali si fa riferimento. Il tempo di RTS dopo ACLR è ben più noto rispetto al RTS dopo intervento al menisco, nonostante quest’ultimo sia molto più comune22.
In una recente revisione sistematica con meta-analisi si è visto che l’81% degli atleti sottoposti a intervento chirurgico ritorna allo sport. Di questi, circa il 65% lo fa ai livelli pre-infortunio. Ma la meta-analisi presenta numerosi limiti: anch’essa, come altre, non tiene conto dell’interazione dei fattori fisici e funzionali con i fattori psicologici; presenta inoltre dei valori di eterogeneità alti e molti degli studi inclusi in essa consistono in una serie di case report23.
Conclusioni
Nonostante gli infortuni e gli interventi al menisco siano una problematica molto comune soprattutto nei giovani sportivi, la letteratura scientifica oggi presente non fornisce chiare idee sugli strumenti e i criteri di diagnosi, sul trattamento da optare e sui tempi di recupero prima del ritorno allo sport.
L’unico dato certo è che per le lesioni degenerative nei pazienti adulti, la fisioterapia basata sull’esercizio rappresenta il trattamento di prima scelta. Ma nonostante ciò, gli interventi di meniscectomia in questa fetta di popolazione rappresentano troppo spesso il primo tipo di trattamento al quale si opta. Per quanto riguarda i giovani e gli sportivi d’élite, i criteri per valutare la scelta del trattamento e il ritorno sul campo da gioco richiedono ancora ulteriori approfondimenti.
-
- Englund M, Guermazi A, Gale D, et al. Incidental meniscal findings on knee MRI in middle-aged and elderly persons. N Engl J Med. 2008;359(11):1108-1115.
- Shiraev T, Anderson SE, Hope N. Meniscal tear. Presentation, diagnosis and management. Aust Fam Physician. 2012;41(4):182-187.
- Risk factors, diagnosis and non-surgical treatment for meniscal tears: evidence and reccomandations: a statement paper commissioned by the Danish Society of Sports Physical Therapy (DSSF). JB Thorlund, CB Juhl, LH Injelsrud, ST Skou. (2018). British Journal of Sport Medicine, 52(9), 557-565.
- Steiner CA, Karaca Z, Moore BJ, et al. Surgeries in hospital-based ambulatory surgey and hospital inpatient settings, 2014.
- Irrgang JJ, Anderson AF, Boland AL, et al. Development and validation of the international knee documentation ammittee subjective knee form. Am J Sports Med. 2001;29(5):600-613.
- Huskisson EC. Measurement of pain. Lancet. 1974;2(7889):1127-1131.
- Effect of Early Surgery vs Physical Therapy on Knee Function Among Patients With Nonobstructive Meniscal Tears: The ESCAPE Randomized Clinical Trial. Victor A. van de graaf, Noorduyn, Nienke WW, et al. JAMA. Oct 2018.
- Arthroscopic partial meniscectomy or conservative treatment for nonobstructive meniscal tears: a systematic review and meta-analysis of randomized controlled trials. 2016. Van de Graaf VA, Wolterbeek N, Mutsaerts EL, et al.
- Brelin AM, Rue JP. Return to play following meniscus surgery. Clin Sports Med. 2016;35:669–678.
- Poulsen MR, Johnson DL. Meniscal injuries in the young, athletically active patient. Phys Sportsmed. 2011;39:123–130.
- Giuliani JR, Burns TC, Svoboda SJ, et al. Treatment of meniscal injuries in young athletes. J Knee Surg. 2011;24:93–100.
- Kim SG, Nagao M, Kamata K, et al. Return to sport after arthroscopic meniscectomy on stable knees. BMC Sports Sci Med Rehabil. 2013;5:23.
- Gortz S, Williams RJ III, Gersoff WK, et al. Osteochondral and meniscal allograft transplantation in the football (soccer) player. Cartilage. 2012;3:37s–42s.
- Alentorn-Geli E, Vazquez RS, Diaz PA, et al. Arthroscopic meniscal transplants in soccer players: outcomes at 2- to 5-year follow-up. Clin J Sport Med. 2010;20:340–343.
- Aune KT, Andrews JR, Dugas JR, et al. Return to play after partial lateral meniscectomy in national football league athletes. Am J Sports Med. 2014;42:1865–1872.
- Nawabi DH, Cro S, Hamid IP, et al. Return to play after lateral meniscectomy compared with medial meniscectomy in elite professional soccer players. Am J Sports Med. 2014;42:2193–2198.
- Osti L, Liu SH, Raskin A, et al. Partial lateral meniscectomy in athletes. Arthroscopy. 1994;10:424–430.
- Zaffagnini S, Grassi A, Marcheggiani Muccioli GM, et al. Is sport activity possible after arthroscopic meniscal allograft Transplantation? Midterm results in active patients. Am J Sports Med. 2016;44:625–632.
- YS Lee, OS Lee, SH Lee. Return to Sport After Athletes Undergo Meniscal Surgery: A Systematic Review. 2019. Clinical Journal of Sport Medicine. Vol 29, Issue 1, p 29-36.
- Morris RC, Hulstyn MJ, Fleming BC, et al. Return to play following anterior cruciate ligament reconstruction. Clin Sports Med. 2016;35:655–668.
- Klouche S, Lefevre N, Herman S, et al. Return to sport after rotator cuff tear repair: a systematic review and meta-analysis. Am J Sports Med. 2016;44:1877–1887.
- Failla MJ, Logerstedt DS, Grindem H, et al. Does extended preoperative rehabilitation influence outcomes 2 Years after ACL Reconstruction? A comparative effectiveness study between the MOON and Delaware-Oslo ACL cohorts. Am J Sports Med. 2016;44:2608–2614.
- Ardern CL, Taylor NF, Feller JA, et al. Fifty-five per cent return to competitive sport following anterior cruciate ligament reconstruction surgery: an updated systematic review and meta-analysis including aspects of physical functioning and contextual factors. Br J Sports Med. 2014;48:1543–1552.
