Scoliosi
Ecco una guida per il fisioterapista su valutazione e gestione della scoliosi.
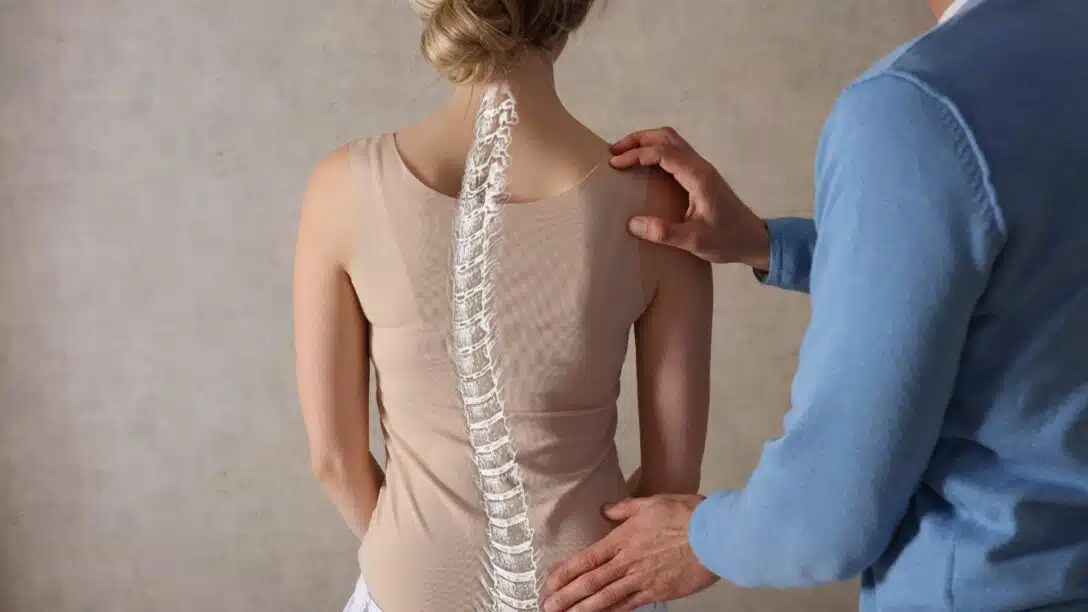
La scoliosi è una deformità del rachide nei tre piani dello spazio [1]. Fisiologicamente l’unico piano che presenta curve è il piano sagittale (lordosi cervicale, cifosi dorsale, lordosi lombare, cifosi sacrale), questa architettura strutturale è necessaria per aumentare la resistenza del rachide alle sollecitazioni di compressione assiale [2]; nella scoliosi, invece, sono presenti una o più curve anche nel piano frontale, è presente la rotazione delle vertebre (piano trasversale) e solitamente si ha la diminuzione delle fisiologiche cifosi o lordosi nel piano sagittale; quindi la scoliosi è una deformità tridimensionale del rachide.
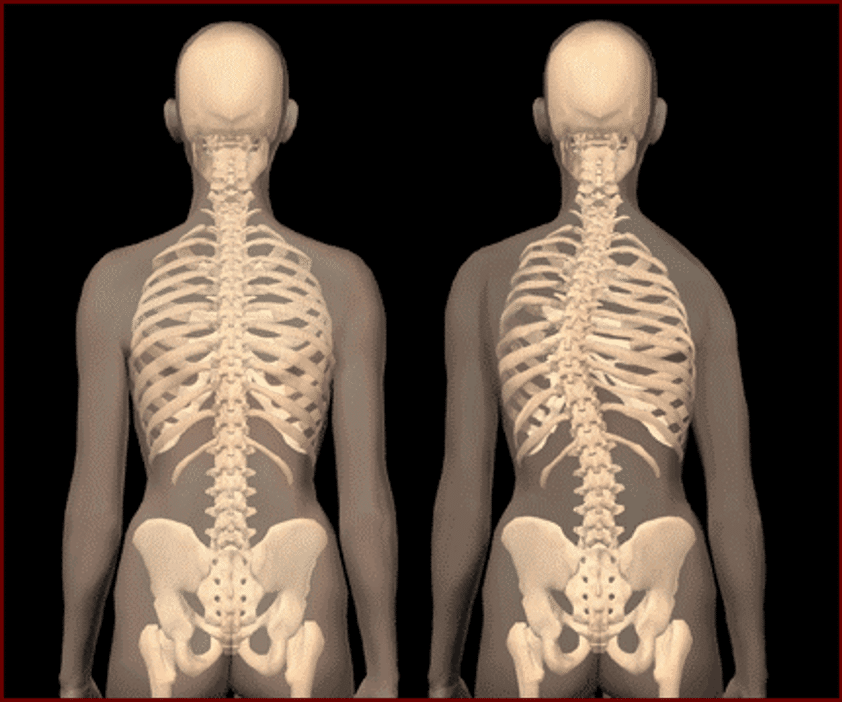
Il 70-80% dei casi è rappresentato da scoliosi idiopatica [3] (non si conosce la causa), nel restante 20-30%, la scoliosi è secondaria a un altro processo patologico, come disordini neurologici (sindrome di Charcot-Marie-Tooth, paralisi cerebrale infantile, atrofia muscolare spinale, siringomielia), patologie del tessuto muscolare (distrofia muscolare), sindromi del tessuto connettivo (sindrome di Ehlers-Danlos), deformità o malformazioni vertebrali (spina bifida) e cause iatrogene (ad esempio in seguito a toracotomia o laminectomia) [4].
In questo articolo ci riferiremo alla scoliosi idiopatica adolescenziale (AIS) poiché è nettamente la più diffusa. Essa si verifica nella popolazione generale in un ampio intervallo dallo 0,93 al 12% [5][6], ma il valore più spesso trovato in letteratura è del 2-3%, inoltre, uno studio del 2006 suggerisce che l’epidemiologia nelle ragazze cambi a seconda della latitudine, mentre nei ragazzi tale variazione non è statisticamente significativa [7]. L’incidenza della scoliosi idiopatica adolescenziale è maggiore nelle femmine, ciò varia anche in base all’entità della curva scoliotica: per curve comprese fra 10 e 20° Cobb il rapporto tra ragazze e ragazzi è simile (1,3:1), per curve tra 20 e 30° Cobb il rapporto diventa 5,4:1 e aumenta a 7:1 per curve superiori dei 30° [8]. Quindi, possiamo affermare che la progressione della scoliosi idiopatica adolescenziale è statisticamente più frequente nelle femmine. Se la curva scoliotica supera i 30° Cobb vi è un rischio maggiore di problemi di salute nella vita adulta, diminuzione della qualità della vita, deformità estetica e disabilità visibile, dolore e progressive limitazioni funzionali [9]. I disturbi cardio-respiratori sono, invece, presenti solo in scoliosi gravi (>65/70°) [10].
Patofisiologia
Come già accennato nell’introduzione, l’eziologia della scoliosi idiopatica adolescenziale è attualmente ignota. Nonostante non si è giunti ancora a una conclusione precisa, numerosi studi svolti nel corso degli anni sono concordi nel definire la scoliosi idiopatica come una malattia multifattoriale con alterazioni intrinseche ed estrinseche. Secondo una revisione del 2020, il processo di formazione ossea sembrerebbe essere uno dei punti chiave dell’eziologia e della patogenesi della scoliosi idiopatica adolescenziale ed è influenzato sia da fattori genetici sia da quelli ambientali. Anche alcune variazioni ormonali sembrerebbero associate alla scoliosi idiopatica, come livelli di GH alti, melatonina bassa, mancanza di estrogeni, maggiori livelli di calmodulina. Tuttavia, sono attesi ulteriori studi per chiarire le parti controverse e integrare le teorie e le scoperte esistenti [11].
A differenza del meccanismo eziologico ignoto, ci sono diversi studi per spiegare i possibili meccanismi patogenetici responsabili della progressione della curvatura scoliotica. Alcuni derivano dagli studi di Ian Stokes: normalmente lo scheletro cresce simmetricamente, presumibilmente perché i fattori genetici ed epigenetici che regolano la crescita mantengono la simmetria nonostante le attività e i fattori ambientali che causano un carico asimmetrico della colonna vertebrale. La presenza di una piccola curvatura laterale della colonna vertebrale produce un carico spinale asimmetrico che provoca una crescita irregolare della vertebra (crescita maggiore sul lato convesso/decompresso e minore sul lato concavo/compresso), ciò è responsabile della deformità progressiva che si autoalimenta durante la crescita scheletrica [12].
Classificazione
La classificazione delle scoliosi può essere fatta prendendo come rifermento diversi parametri. Per prima cosa, come già visto nell’introduzione, la si può classificare in base alla conoscenza o meno dell’eziologia e, quindi, constatare se la scoliosi sia idiopatica o secondaria. Un’altra classificazione riguarda il periodo di prima osservazione:
- dai 0 ai 3 anni scoliosi infantile;
- dai 4 ai 9 anni scoliosi giovanile;
- dai 10 ai 17 anni scoliosi adolescenziale;
- dai 18 anni in poi scoliosi dell’adulto.
A questa suddivisione periodale va aggiunto il gruppo delle scoliosi congenite (presenti alla nascita) che sembrerebbero essere associate a delle anomalie del feto acquisite nella vita intrauterina durante la formazione della colonna vertebrale [13]. Altri due parametri per la classificazione sono il numero e la localizzazione della curva. Per quanto riguarda il numero si possono avere scoliosi singole o doppie; mentre per la localizzazione, prendendo in considerazione la classificazione di Ponseti, le scoliosi possono essere:
- toracica;
- toraco-lombare;
- lombare;
- a forma di S [14].
È opportuno dedicare qualche riga in più a quella che è la classificazione angolare della scoliosi: l’angolo di scoliosi misurato sulla radiografia frontale in piedi, secondo il metodo Cobb, è uno dei fattori decisivi nella gestione della scoliosi idiopatica ed è direttamente correlato a tutte le decisioni di trattamento.
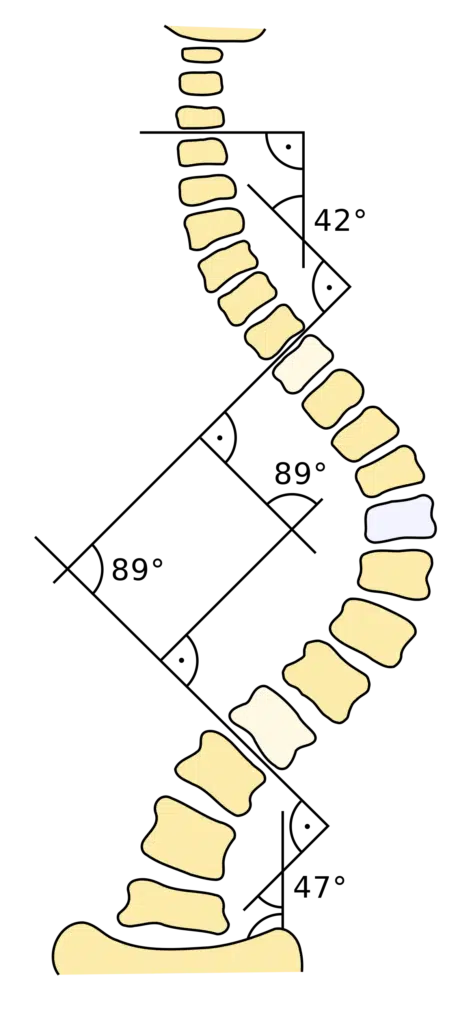
In letteratura c’è accordo su alcune soglie:
- Sotto i 10° non vi può essere diagnosi di scoliosi;
- Oltre i 30° aumenta il rischio di progressione in età adulta, così come il rischio di problemi di salute e riduzione della qualità della vita;
- Oltre i 50° è quasi certo che la scoliosi progredirà in età adulta e causerà problemi di salute e riduzione della qualità della vita.
Da queste soglie, e tenendo conto che l’errore di misura riconosciuto nella misurazione degli angoli di Cobb è di 5° [15], vengono prese decisioni molto importanti riguardo il trattamento della scoliosi [16].
Alcuni ricercatori, nel corso degli anni, hanno introdotto metodi di classificazione delle curve scoliotiche per meglio permettere la loro definizione e per consentire un miglior orientamento ai chirurghi spinali. Su tutti, troviamo la classificazione di King e successivamente la classificazione di Lenke. Anche se la classificazione di Lenke per AIS ha migliorato l’affidabilità e la facilità d’uso rispetto al sistema precedente (King), il metodo risulta complesso, il che può scoraggiarne l’uso nella pratica clinica. Per tale motivo c’è ancora controversia sull’utilizzo di questo sistema come guida per il trattamento [17].
Diagnosi differenziale
Le principali condizioni patologiche con cui fare diagnosi differenziale sono scoliosi secondarie, dorso curvo, deformazioni costali, ecc. Una differenza importante che bisogna tenere a mente è quella che intercorre tra scoliosi e atteggiamento scoliotico, anche se i termini possono sembrare simili, in realtà, rappresentano due mondi completamente diversi. L’atteggiamento scoliotico, afferente al mondo dei paramorfismi, è una modifica funzionale della posizione del rachide sul piano frontale. L’atteggiamento scoliotico può essere completamente modificato attivamente dal paziente o facendo assumere ad esso diverse posizioni, non presenta deformità strutturate, angolo Cobb < 10°, non presenta rotazione vertebrale e non progredisce.
Quando si parla di scoliosi, invece, si fa riferimento al mondo dei dismorfismi, quindi ad una deformità strutturale del rachide (come già visto tridimensionale). Contrariamente all’atteggiamento scoliotico, la scoliosi non può essere completamente modificata attivamente dal paziente o assumendo altre posizioni, presenta rotazione vertebrale, angolo Cobb >10° ed è progressiva. È fondamentale soffermarsi su quest’ultimo aspetto: la scoliosi progredisce in età evolutiva, soprattutto nei periodi di maggiore crescita e maturazione ossea (fase puberale); e se supera i 30° la progressione potrebbe non finire con la crescita e continuare in età adulta anche se diviene molto lenta (0,5-1 grado all’anno). Tale probabilità di progressione in età adulta, diviene quasi certezza superati i 50°, con conseguente incurvamento di lato e in avanti in età anziana [18].
Elementi anamnestici
- Asimmetria dei fianchi, spalle e tronco;
- Familiarità;
- Generalmente i pazienti con scoliosi idiopatica adolescenziale non riferiscono dolore o altri sintomi.
Esame obiettivo e valutazione
L’esame obiettivo rappresenta una parte fondamentale nella gestione delle scoliosi, anzitutto, consente di fare screening e “suggerisce” se c’è o non c’è il sospetto di una scoliosi; successivamente, permette, attraverso valutazioni periodiche, di confrontare i parametri con le misurazioni precedenti e, quindi, di prendere visione se tali parametri stanno migliorando o meno.
Come si svolge un esame obiettivo?
Una volta raccolti i dati personali e anamnestici, si chiede al paziente di spogliarsi e di restare in intimo. Per prima cosa si esegue un’osservazione globale, vengono valutati i parametri estetici di asimmetria. Questi parametri possono essere valutati utilizzando la scala TRACE (Trunk Aesthetic Clinical Evaluation), che si basa su 4 elementi:
- asimmetria spalle (0-3),
- asimmetria scapole (0-2),
- asimmetria emitorace (0-2)
- asimmetria fianchi (0-4).
I punteggi delle quattro aree vengono sommati e vanno a costituire l’indice di asimmetria che può avere un punteggio massimo di 12 [19]. Ad oggi la scala TRACE può essere utilizzata come misura di esito e nella valutazione clinica quotidiana della scoliosi idiopatica [20], anche se sono consigliati nuovi sviluppi della scala soprattutto per migliorarne la ripetibilità inter-operatore. Il test che risulta indispensabile e fondamentale durante la valutazione è il test di bending anteriore, detto anche test di Adams, si chiede al paziente in piedi di flettere gradualmente il tronco in avanti e si va alla ricerca di eventuali gibbi posteriori.
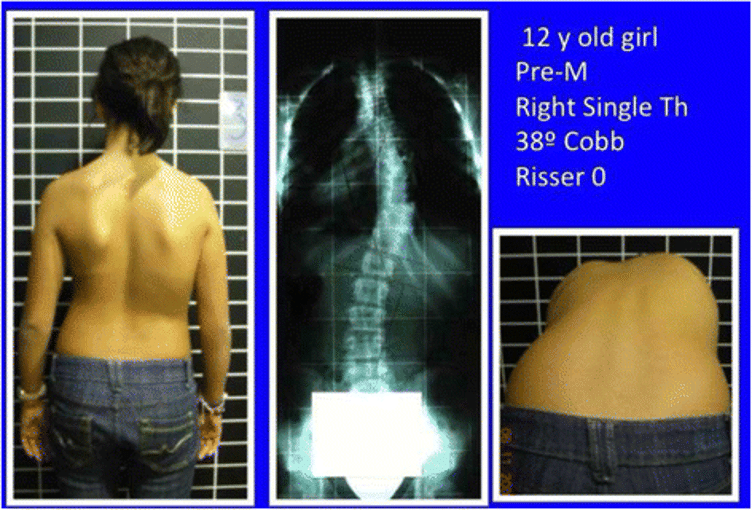
I gibbi devono essere misurati con scoliometro di Bunnel o in alternativa in centimetri, le attuali linee guida considerano la soglia per il rinvio radiografico diagnostico un angolo di rotazione del tronco da 5° a 7° sullo scoliometro [21], anche se la soglia dei 7° sembrerebbe presentare un rapporto specificità-sensibilità più equilibrato e appropriato. La diagnosi di scoliosi è prettamente radiografica, per esempio, se un paziente presentasse 8° al test di bending, non può essere fatta diagnosi di scoliosi istantaneamente, ma il sospetto di scoliosi deve essere confermato radiograficamente con una misurazione dei gradi Cobb frontale >10°, al quale si abbina la misurazione (sempre radiografica) della rotazione della vertebra apicale, di solito con metodo Raimondi. Un altro parametro da valutare è lo strapiombo laterale: paziente in piedi posto di spalle, con filo a piombo o laser centrati in corrispondenza della linea interglutea, misurare con il metro la distanza laterale tra la spinosa di C7 e il filo a piombo/laser. Se la distanza supera i 20mm, è necessario approfondire. Alla valutazione delle asimmetrie, test di bending e misurazione dello strapiombo laterale è opportuno associare test per la coordinazione, riflessi, orientamento spaziale, valutazione muscolare, estensibilità tessutale, equilibrio, etc al fine di escludere eventuali sospetti di altre patologie correlate alla scoliosi e di scegliere gli esercizi più appropriati in fase di trattamento.
Trattamento
Prima di parlare specificamente dei metodi di trattamento bisogna chiedersi “perché si tratta la scoliosi? Quali sono gli obiettivi di trattamento?” Fondamentalmente la scoliosi si tratta per i motivi già citati nell’introduzione, ovvero, che in curve superiori i 30° Cobb vi è un rischio maggiore di problemi di salute nella vita adulta, con diminuzione della qualità della vita, impatto estetico, dolore e progressive limitazioni a livello del rachide e per scoliosi particolarmente gravi possono giungere disturbi cardio-respiratori.
Gli obiettivi del trattamento conservativo fissati da SOSORT (International Society on Scoliosis Orthopaedic and Rehabilitation Treatment) sono:
- fermare la progressione della curva durante la crescita (o possibilmente anche ridurla);
- prevenire o curare la disfunzione respiratoria;
- prevenire o curare le sindromi dolorose spinali;
- migliorare l’estetica attraverso la correzione posturale [3].
Il trattamento della scoliosi idiopatica è stato ed è tutt’ora un argomento molto complesso, con molte incongruenze fra i vari metodi e tipologie di trattamento. Per tale motivo, si fa riferimento alle linee guida dettate da SOSORT negli ultimi decenni, poiché sono il frutto di un lavoro vastissimo che racchiude le maggiori evidenze scientifiche presenti in letteratura e nella pratica clinica. Il trattamento va sempre scelto prendendo in considerazione due parametri: i gradi Cobb della curva e la maturità scheletrica. Il metodo più diffuso per stabilire la maturità scheletrica è il test di Risser, che valuta il grado di ossificazione dell’apofisi iliaca mediante valutazione radiografica. La classificazione va da Risser 0 nessun principio di ossificazione dell’apofisi iliaca, a Risser 5 che corrisponde alla fine della crescita, quando l’apofisi è ossificata al 100% ed è fusa con la cresta iliaca.
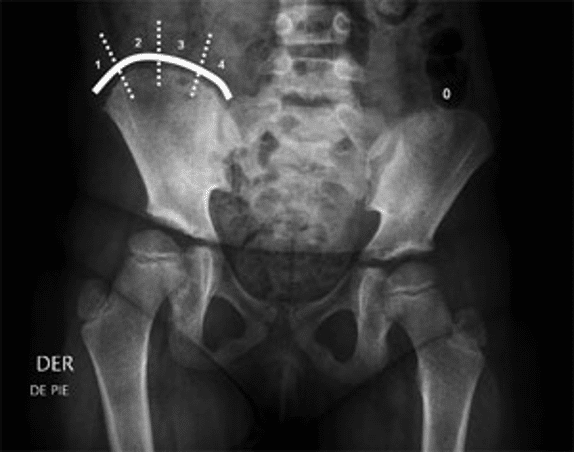
Il periodo critico è il passaggio tra Risser 0 – 2, in cui avviene la crescita maggiore che corrisponde alla spinta puberale, dove la scoliosi potrebbe peggiorare maggiormente. I gradi Cobb vanno sempre rapportati alla maturazione scheletrica al fine di attuare il trattamento più appropriato possibile, per fare un esempio: un paziente con scoliosi 25° Cobb a Risser 4 è molto meno preoccupante di un paziente con scoliosi 15° Cobb a Risser 0, poiché il potenziale di progressione di quest’ultima scoliosi è molto elevato, ciò si traduce anche in un trattamento diverso tra i due pazienti. Come affermava Sibilla il trattamento delle scoliosi andrebbe fatto un gradino per volta, il problema è iniziare dal gradino giusto, perché c’è il rischio di attuare o un trattamento eccessivo (per esempio un gesso quando non c’è reale indicazione) ed incidere negativamente sulla qualità di vita del paziente; o un trattamento non sufficiente (per esempio eseguire solo gli esercizi quando invece c’è indicazione di associarli con un corsetto rigido) e risultare inefficaci nel contrastare la progressione della scoliosi. Come punto di riferimento si prendono in considerazione le finestre di trattamento proposte da ISICO (Istituto Scientifico Italiano Colonna vertebrale):
- 0-20° Cobb = osservazione
- 10-30° Cobb = esercizi
- 15-30° Cobb = busto SpineCor
- 20-40° Cobb = corsetto rigido
- 30-60° Cobb = corsetto super-rigido
- 40-60° Cobb = gesso
- > 45° Cobb = chirurgia
Come si può ben notare queste finestre di trattamento non presentano linee divisorie nette, molte aree sono sovrapposte, a certi gradi Cobb si hanno più opzioni di trattamento, ciò dipende dal grado di maturazione scheletrica, dal tipo di curva, dalla compliance del paziente e dall’esperienza nella pratica clinica del team riabilitativo. Alcuni studi hanno messo in evidenza che il trattamento combinato di esercizi e corsetto rigido rispetto al solo corsetto rigido per curve >20° ± 5 può aiutare a ridurre la perdita di correzione nello svezzamento dal corsetto [22] e alla preparazione migliore per indossare lo stesso [23]. Per ciò che riguarda specificamente gli esercizi, i metodi che hanno fornito prove di efficacia e sono riconosciuti validi da SOSORT sono:
- l’approccio Lionese dalla Francia,
- l’approccio Schroth dalla Germania,
- il metodo SEAS dall’Italia,
- l’approccio della scuola di terapia fisica della scoliosi di Barcellona (BSPTS) dalla Spagna,
- il Dobomed dalla Polonia,
- l’approccio Side Shift dal Regno Unito
- l’approccio della terapia individuale funzionale della scoliosi (FITS) dalla Polonia.
Ognuna delle sette scuole promuove una tecnica ed esercizi unici; tuttavia, gli obiettivi generali delle scuole sono gli stessi, poiché ogni metodo cerca di correggere la deformità nei tre piani dello spazio, stabilizzare la posizione corretta e gestione nelle attività di vita quotidiana [24]. Di queste scuole, maggiori studi qualitativi sono stati forniti dal metodo SEAS e dallo Schroth. Per quanto riguarda i corsetti si potrebbe scrivere un trattato, ma non è obiettivo di questo articolo descrivere dettagliatamente uno ad uno i corsetti utilizzati nel trattamento delle scoliosi, ci limiteremo a citare i concetti fondamentali. Tutti i tipi di corsetto hanno l’obiettivo di contrastare la progressione della curva scoliotica e di invertire il circolo vizioso di Stokes, ciò che li differenzia sono i meccanismi di azione, la struttura e i materiali di costruzione. I corsetti morbidi, principalmente rappresentati dallo SpineCor, hanno mostrato una buona validità nel trattamento delle scoliosi, sono più tollerati dai pazienti, permettono il movimento del tronco e sono praticamente invisibili sotto i vestiti, non devono essere associati ad esercizi, ma rispetto ai corsetti rigidi risultano meno efficaci nel contrastare la progressione scoliotica [25]. Infatti la loro finestra di trattamento generalmente è dai 15 -30° Cobb, mentre per curve superiori ai 30° è più appropriato utilizzare corsetti rigidi o super-rigidi a seconda del caso specifico. I corsetti rigidi rappresentano il gruppo più numeroso di corsetti, tra questi si trovano, per esempio:
- il Lionese che è indicato per la correzione di curve scoliotiche fino a circa 40° Cobb e gibbo sino a circa 20 mm,
- lo Chêneau, meno rigido del corsetto Lionese, viene impiegato per la correzione di curve fino a circa 30° Cobb e per gibbo fino a circa 15 mm,
- il Lapadula che è in pratica un corsetto Chêneau basso senza telaietto anteriore in plastica e viene impiegato per la correzione di curve basse [26],
- il PASB per la correzione delle curve basse, e così via.
Il corsetto Milwuakee, invece, non viene quasi più utilizzato poiché, data la struttura, ha un enorme impatto negativo da un punto di vista psicologico per i pazienti e non preserva il piano sagittale del rachide, portando frequentemente a dorso piatto. Il gruppo dei corsetti super-rigidi coincide praticamente con lo Sforzesco, viene utilizzato per scoliosi più gravi, > 30°, alcuni studi hanno dimostrato un’efficacia pari al gesso nel contrastare la progressione scoliotica, ma col beneficio estetico, migliore compliance del paziente e rispetto del piano sagittale del rachide, per tali ragioni lo Sforzesco dovrebbe essere metodo preferito al gesso ove sia possibile [27].

Una piccola parentesi va fatta sul rapporto scoliosi e sport: la domanda “i pazienti con scoliosi possono fare sport?” trova risposta in “DEVONO fare sport”. L’attività sportiva allena coordinazione, equilibrio, trofismo muscolare, propriocezione, migliora la respirazione, ecc. Un fisico allenato è maggiormente adeguato a ricevere alcuni tipi di terapie, come esercizi specifici e/o corsetto. La cosa che deve essere chiara è che lo sport non può in alcun modo sostituire la terapia specifica, ma è importante abbinarlo ad essa. Tutti i tipi di sport possono andare bene, non ce ne sono alcuni fortemente raccomandati né tantomeno altri assolutamente sconsigliati, l’unico aspetto che bisogna tenere in considerazione è che sport che richiedono eccessiva elasticità (tipo ginnastica ritmica) praticati a livello agonistico (per più ore, > 2/3 volte a settimana) andrebbero gestiti, poichè in fase evolutiva un’eccessiva lassità legamentosa rappresenta un substrato ideale per la progressione della scoliosi [28]. Ogni tanto si sente parlare degli effetti miracolosi del nuoto, ma il nuoto non cura la scoliosi, è semplicemente una delle tante attività che possono essere abbinate al trattamento conservativo.
-
- Onur Yaman, Sedat Dalbayrak. Idiopathic scoliosis, Turk Neurosurg. 2014;24(5):646-57.
- Kapandji A.I. Anatomia Funzionale (sesta edizione), Testa e rachide. 2009; pag. 14
- Negrini S et al. 2011 SOSORT guidelines: Orthopaedic and Rehabilitation treatment of idiopathic scoliosis during growth. Scoliosis. 2012; 7: 3.
- Yang S, Andras LM, Redding GJ, Skaggs DL. Early-Onset Scoliosis: A Review of History, Current Treatment, and Future Directions. Pediatrics, 2016. 137 (1): e20150709.
- Burwell RG, James NJ, Johnson F, Webb JK, Wilson YG. Standardised trunk asymmetry scores. A study of back contour in healthy school children. J Bone Joint Surg Br. 1983;65(4):452–463.
- Grivas TB et al. SOSORT consensus paper: school screening for scoliosis. Where are we today? Scoliosis. 2007;2:17.
- Grivas TB, Vasiliadis E, Savvidou O, Mouzakis V, Koufopoulos G. Geographic latitude and prevalence of adolescent idiopathic scoliosis. Stud Health Technol Inform. 2006;123:84–89.
- Parent S, Newton PO, Wenger DR. Adolescent idiopathic scoliosis: etiology, anatomy, natural history, and bracing. Instr Course Lect. 2005;54:529–536.
- Negrini S, Grivas TB, Kotwicki T, Maruyama T, Rigo M, Weiss HR. Why do we treat adolescent idiopathic scoliosis? What we want to obtain and to avoid for our patients. SOSORT 2005 Consensus paper. Scoliosis. 2006;1:4.
- Koumbourlis AC. Scoliosis and the respiratory system. Paediatr Respir Rev. 2006 Jun;7(2):152-60.
- Yue Peng, Sheng-Ru Wang, Gui-Xing Qiu, Jian-Guo Zhang, and Qian-Yu Zhuang. Research progress on the etiology and pathogenesis of adolescent idiopathic scoliosis. Chin Med J (Engl). 2020 Feb 20; 133(4): 483–493.
- Ian A F Stokes. Mechanical modulation of spinal growth and progression of adolescent scoliosis. Stud Health Technol Inform. 2008;135:75-83.
- McMaster MJ, Ohtsuka K. The Natural History of Congenital Scoliosis. The Journal of Bone and Joint Surgery. 1982
- Ponseti IV, Friedman B. Prognosis in idiopathic scoliosis. J Bone Joint Surg Am. 1950;32A(2):381–395.
- Zmurko MG, Mooney JF, Podeszwa DA, Minster GJ, Mendelow MJ, Guirgues A. Inter- and intraobserver variance of cobb angle measurements with digital radiographs. J Surg Orthop Adv. 2003;12(4):208–213.
- Negrini S et al., 2016 SOSORT guidelines: orthopaedic and rehabilitation treatment of idiopathic scoliosis during growth. Scoliosis Spinal Disord. 2018; 13: 3.
- Casey S, Kushagra V. Classifications in Brief: The Lenke Classification for Adolescent Idiopathic Scoliosis. Clin Orthop Relat Res. 2018 Nov; 476(11): 2271–2276.
- Giuffrida C, SCOLIOSIS – A three-dimensional and multifactorial paramorphism of the spine: from observations and evaluations, to corrective gymnastics. Cavinato Editore International, October 2020, ISBN 978-88-6982-848-5.
- Zaina F, Negrini S, Atanasio S. TRACE (Trunk Aesthetic Clinical Evaluation), uno strumento clinico di routine per valutare l’estetica nei pazienti scoliotici: sviluppo dall’Aesthetic Index (AI) e ripetibilità. Scoliosis. 2009 Jan 20;4:3
- Negrini S, Donzelli S, Di Felice F, Zaina F, Caronni A. Construct validity of the Trunk Aesthetic Clinical Evaluation (TRACE) in young people with idiopathic scoliosis. Ann Phys Rehabil Med. 2020 May;63(3):216-221
- Dunn J, Henrikson NB, Morrison CC, Blasi PR, Nguyen M, Lin JS. Screening for adolescent idiopathic scoliosis: evidence report and systematic review for the US Preventive Services Task Force. JAMA. 2018;319(2):173-187.
- Zaina F, Negrini S, Atanasio S, Fusco C, Romano M, Negrini A. Specific exercises performed in the period of brace weaning can avoid loss of correction in Adolescent Idiopathic Scoliosis (AIS) patients: Winner of SOSORT’s 2008 Award for Best Clinical Paper. Scoliosis. 2009;4(1):8.
- Negrini S, Negrini A, Romano M, Verzini N, Parzini S. A controlled prospective study on the efficacy of SEAS.02 exercises in preparation to bracing for idiopathic scoliosis. Stud Health Technol Inform. 2006; 123:519–522.
- Hagit Berdishevsky et al. Physiotherapy scoliosis-specific exercises – a comprehensive review of seven major schools. Scoliosis Spinal Disord. 2016; 11: 20.
- Jing Guo et al. A prospective randomized controlled study on the treatment outcome of SpineCor brace versus rigid brace for adolescent idiopathic scoliosis with follow-up according to the SRS standardized criteria. Eur Spine J. 2014 Dec;23(12):2650-7.
- Negrini S. Braces and rehabilitation in adolescent idiopathic scoliosis patients. Estratto da MR – Giornale Italiano di Medicina Riabilitativa. Volume 17, N. 2, Giugno 2003
- Negrini S, Atanasio S, Negrini F, Zaina F, Marchini G. The Sforzesco brace can replace cast in the correction of adolescent idiopathic scoliosis: A controlled prospective cohort study. Scoliosis. 2008 Oct 31;3:15.
- Tanchev PI , Dzherov AD, Parushev AD, Dikov DM. Scoliosis in rhythmic gymnasts. TodorovSpine (Phila Pa 1976). 2000 Jun 1;25(11):1367-72.
- Bunnell WP. The natural history of idiopathic scoliosis. Clin Orthop Rel Res. 1988. pp. 101-1 20–25.
- Asher MA, Burton DC. Adolescent idiopathic scoliosis: natural history and long term treatment effects. Scoliosis. 2006;1(1):2